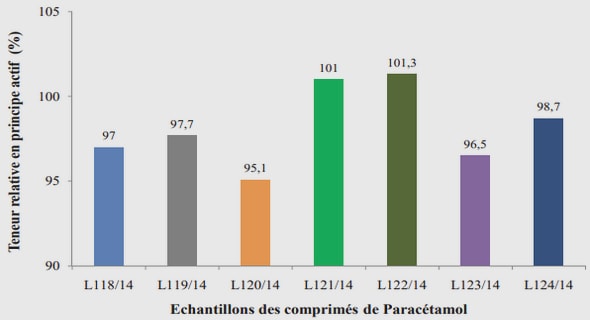
ASPECTS ÉPIDÉMIO-CLINIQUES DE LA NEUROFIBROMATOSE
MANIFESTATIONS CLINIQUES
CIRCONSTANCES DE DÉCOUVERTE
Même si la pénétrance est virtuellement complète à l’âge adulte, la plupart des manifestations de la maladie augmentent avec l’âge. On considère toutefois que la maladie est apparente à l’âge de 8 ans chez la grande majorité des individus atteints. [26] Dans la pratique, la maladie peut être découverte : – à la puberté, lorsque les signes cutanés gênant esthétiquement le patient (neurofibromes), apparaissent. Dans ce cas, c’est le malade ou son entourage, en premier, qui découvre la maladie. – par ses complications, dans ce cas, les circonstances de découverte sont médicales et le plus souvent par des signes extra-cutanés (rupture d’anévrysme, signe de compression de neurofibromes thoraciques….). Il s’agit de formes où les signes cutanés sont minimes, ou négligés par le patient. Le diagnostic ne sera porté qu’avec des compléments d’investigations faits par les spécialistes. – lors de bilans systématiques où l’on découvre des lésions internes jusque là asymptomatiques (neurofibromatoses de l’intestin objectivées par une fibroscopie basse…)
SIGNES CUTANÉS
Taches « café au lait »
Ce sont des macules planes et pigmentées, de teinte marron plus ou moins foncée (de couleur « café au lait ») aux contours nets ; parfois à la limite de la visibilité. L’examen à la lumière de Wood est rarement nécessaire pour leur reconnaissance. A l’adolescence, les TCL sont présentes dans 90% à 100% des cas, avec une incidence égale chez les deux sexes. Leur apparition tardive à la fin de la première et au cours de 38 38 la 2ème décennie est possible. Elles prédominent sur les zones couvertes, les extrémités et le visage sont moins atteints, les paumes et les plantes sont atteints exceptionnellement. Au cours de la vie adulte, les TCL deviennent plus pâles, peu visibles et certaines disparaissent. Histologiquement, elles sont caractérisées par une augmentation de la pigmentation mélanique de l’épiderme. La présence de granules pigmentaires géants intramélanocytaires et intra-kératinocytaires est inconstante. Les macromélanosomes retrouvés en ultra structure ne sont pas spécifiques des TCL de la maladie de Von Recklinghausen.
Lentigines (pseudo-éphélides)
Ce sont des macules de 1 à 3mm de diamètre, elles ont l’aspect de TCL de petite taille, siégeant dans les zones non photo exposées : électivement dans les plis axillaires où leur spécificité est la plus grande (signe de Crowe), dans les plis inguinaux ou sous-mammaires. Elles peuvent toucher la nuque, l’espace sousmentonnier ou encore être diffuses. Rarement présentes avant l’âge de 2 ans, on les trouve dans 80% des cas après la puberté.
Neurofibromes
On distingue plusieurs types dont le plus caractéristique et le plus fréquent dans la NF est le neurofibrome cutané. Les neurofibromes peuvent évoluer tout au long de la vie, l’expérience clinique suggère néanmoins que cette croissance se produise essentiellement au cours de 2 périodes : La prime enfance, la croissance étant alors rapide pendant plusieurs années Au moment de modifications hormonales, notamment durant la puberté et chez les femmes au cours de la grossesse.
Les neurofibromes cutanés
Ce sont des tumeurs bénignes dont la prolifération tumorale est composée de mélange de cellules de Schwann, de cellules périneuriales et de fibroblastes. [29] 39 39 Ce sont des petites tumeurs molles, mobiles avec la peau, sessiles ou pédiculées à type de molluscum pendulum. De couleur chair, rosée ou violacée, leur consistance est particulière, élastique et dépressible. Ils n’apparaissent qu’à la puberté et sont exceptionnellement absents à l’âge adulte (95% des adultes en sont atteints). Il n’existe normalement pas de symptomatologie douloureuse. Le tronc est le siège principal mais toutes les autres parties du corps peuvent être atteintes. L’atteinte aréolaire est fréquente chez les femmes (80%).
Les neurofibromes nodulaires périphériques ou neurofibromes souscutanés
Ils sont présents à l’âge adulte chez 20% des cas. Ils apparaissent rarement avant la 2 nde enfance. Ils se développent à partir de troncs nerveux plus importants que les neurofibromes cutanés. Ils sont plus palpables que visibles, bombant sous la peau, sphériques ou ovoïdes, isolées ou en chapelet, fermes, toujours sensibles ou douloureux à la pression pouvant provoquer des paresthésies sur le trajet nerveux à distance. c3-Les neurofibromes plexiformes diffus (anciennement appelés « névromes plexiformes » ou « tumeur royale ») : Il s’agit de prolifération cellulaire de la gaine des nerfs impliquant plusieurs faisceaux nerveux, pouvant être visible ou se développer en profondeur. Ce sont des tuméfactions cutanées ou sous-cutanées de taille variable (de quelques cm à plusieurs dizaines voire étendus à tout un segment corporel), la peau en regard est toujours anormale : mélange d’hypertrophie, d’hypertrichose et de pigmentation marron proche de celle d’un TCL. Ils sont le plus souvent mous, de texture irrégulière. Les neurofibromes plexiformes sont congénitaux et toujours visibles avant 5 ans, siègent surtout sur le tronc, la tête, les membres et le cou. Ils peuvent se développer à partir des paires crâniennes, particulièrement le trijumeau, entraînant alors une proptose. L’association avec une dysplasie de l’aile du sphénoïde est possible. Ils peuvent également atteindre le tractus digestif et la sphère génito-urinaire. [30] 40 40 Ils tendent à se développer à partir de l’adolescence, pouvant conduire à une hypertrophie significative, source de gêne esthétique considérable. Ils sont également l’une des fréquentes causes de morbidité chez les malades où cette lésion est présente dans environ 30% des cas. Ces tumeurs sont à risque accru de dégénérescence maligne. Leur cure chirurgicale est souvent un défi. La lésion croît souvent dans l’enfance envahissant les tissus alentours : une chirurgie précoce pourrait prévenir le développement d’altérations fonctionnelles ou cosmétiques majeures. En pratique toutefois, il est difficile d’enlever totalement même les petits neurofibromes plexiformes. Les autres types de traitement (chimiothérapie et radiothérapie) n’ont pas été encore évalués. Il n’est pas évident que ces traitements pouvaient avoir une action sur des tumeurs à croissance lente, et ils pourraient provoquer des néoplasies secondaires.
Les neurofibromes plexiformes nodulaires
Ils sont moins fréquents, ayant l’aspect de multiples neurofibromes sous cutanées, regroupés en grappe, en cordons disposés le long du tronc nerveux. Ils sont fermes, sensibles, ou douloureux comme les simples neurofibromes sous cutanés isolés dont ils constituent les formes majeures. Développés en réseaux sous cutanés à partir de racines nerveuses, ces neurofibromes plexiformes nodulaire peuvent être superficiels ou profonds, à risque alors de compression sévère (moelle, médiastin…) d-Autres :[5] Les vastes nappes pigmentées sont rares. On peut également observer des naevus achromiques, des naevus anémiques (20%)….
SIGNES OCULAIRES
Nodules de Lisch
Ce sont des hamartomes mélanocytiques de l’iris qui n’entraînent aucun trouble de la fonction visuelle. Généralement bilatéraux, mais parfois strictement unilatéraux, ils sont de taille et de nombre variable. Ils sont parfois visibles à l’œil nu, mais leur recherche nécessite un examen minutieux à la lampe à fente, observés au mieux avec une illumination proximale et non directe.[35]Ils prennent l’aspect de nodules gélatineux, surélevés en « dôme »par rapport à la surface de l’iris ; de couleur crème sur fond irien brun de coloration brun clair jaune à brun sur fond bleu ou vert. Leur prévalence, en taille et en nombre, augmente avec l’âge. [35] -10% à 50% avant 6ans. [27] -75% à l’âge de 15ans. -+ 90% après 16ans. Exceptionnellement décrits en dehors de la NF1, ils sont quasiment pathognomoniques de cette affection. b- Gliome des voies optiques (gliome des voies optiques) : [35][36] C’est la tumeur intra –cérébrale la plus fréquente au cours de la NF1. Son incidence estimée est proche de 15%, l’incidence réelle du gliome symptomatique est estimée au 1 /3 des cas des patients présentant la NF1 par LISTERNICK. [37] La tumeur est l’apanage de l’enfant, elle survient avant l’âge de 7ans, avec un âge moyen de survenue évalué à 4,2ans.Tous les cas symptomatiques ont été rapportés avant l’âge de 6ans. [35] Touchant surtout nerfs et /ou chiasma optique, la tumeur peut s’étendre le long des voies optiques. Les signes d’évolutivité sont l’apparition rapide d’une exophtalmie, une baisse de la vision, une anomalie du réflexe photo-moteur, une atrophie du nerf optique, un œdème papillaire, un strabisme ou un trouble de la vision des couleurs. Une 42 42 croissance accélérée ou une puberté précoce est évocatrice d’une atteinte chiasmatique, constituant dans le1/3 des cas le 1er signe révélateur de la tumeur. Le gliome des voies optiques peut évoluer de 2 manières : 1) 50% des cas ne présenteront aucun symptôme ou manifestation, et ne seront découverts que par l’imagerie. 2) 50% provoqueront des signes visuels ou des signes physiques (proptose, baisse de l’acuité visuelle et une puberté précoce). Cette tumeur est généralement d’évolution plus favorable chez les enfants atteints de NF1, que dans les cas isolés. [38] c- Névrome plexiforme de la paupière :[35] Cette tumeur, classiquement unilatérale, confère à la paupière supérieure une déformation du bord libre en forme de « s ». La palpation donne l’impression de « cordages », de « paquets de vers » ou d’une « pelote de ficelle ». Elle peut se compliquer dans 1/3 des cas d’un glaucome. Son incidence est estimée à 25%, il est très évocateur de la NF1. La lésion, bien que congénitale, ne devient évidente qu’entre 2 et 6 ans, subit une croissance rapide dans les premières années de la vie, puis peut se stabiliser. La dégénérescence maligne est possible mais exceptionnelle. [35] d- Autres atteintes oculaires : [35] Des cas d’hypertrophie des filets nerveux de la cornée, de neurofibromes conjonctivaux et de glaucomes congénitaux unilatéraux ont été rapportés. Des nævi et mélanomes choroïdiens sont de survenue exceptionnelle, bien que l’incidence du mélanome choroïdien soit plus élevée au cours de la NF1 que dans la population générale.
INTRODUCTION 3-Diagnostic étiologique |