Effets de la stimulation des afférences cutanées
plantaires lors d’un programme d’activité physique
Introduction
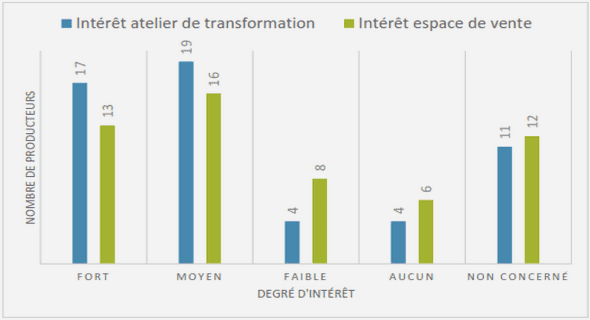
Sous l’effet de la gravité, afin de se maintenir et de se mouvoir dans un environnement physique contraignant, l’Homme doit mettre en œuvre un flux considérable d’informations qui seront traitées par les centres nerveux pour contrôler l’activité musculaire nécessaire à assurer la cohésion mécanique entre les différents segments corporels. L’équilibre en position debout est le résultat d’un ensemble de stratégies faisant intervenir plusieurs systèmes neurosensoriels simultanément : le système vestibulaire, constitué de différentes structures de l’oreille interne, le système visuel avec l’œil, ainsi que le système somatosensoriel qui se compose de capteurs proprioceptifs (musculo-tendino-articulaires) et extéroceptifs/tactiles. L’intégration des informations reçues via ces trois entrées neurosensorielles par le système nerveux central (SNC) est à la base du contrôle postural (Paillard, 2016). Sous l’effet du vieillissement, ces organes de l’équilibration se modifient sur le plan structurel et fonctionnel. L’avancée en âge se traduit par une dégénérescence progressive des entrées sensorielles ainsi qu’une intégration et un traitement des informations qui émanent des capteurs sensoriels altérés. La programmation des réponses motrices par l’ensemble des structures du SNC participantes à la régulation posturale perd également en efficience (Hijmans, Geertzen, Dijkstra & Postema, 2007 ; Berger & BernardDemanze, 2013 ; Paillard, 2016 ; Li, Zhang & Dobson, 2018). La baisse de la sensibilité visuelle affecte la régulation posturale et limite les capacités d’adaptations du système postural. Avec l’avancée en âge, l’acuité visuelle se dégrade avec notamment un nombre d’axones et de cellules sensorielles diminué et un cristallin plus opaque et plus rigide. La sensibilité aux contrastes et la capacité d’accommodation subissent également des involutions. La sensibilité vestibulaire subit aussi un certain nombre d’altérations au cours du vieillissement. Le nombre de cellules sensorielles (diamètre et longueur des cellules ciliées) et de fibres nerveuses efférentes décline avec pour conséquence une efficacité moindre dans l’organisation spatiale et une incapacité à résoudre des conflits sensoriels. Concernant la perte de la sensibilité proprioceptive, elle se caractérise par une altération de l’organisation sensori-motrice. Au niveau des récepteurs myoarticulaires et tendineux, des involutions apparaissent avec notamment un réflexe d’étirement moins efficace. Le traitement de l’information proprio-musculaire se voit retardé et sous estimé. Le sens du toucher et la capacité à ressentir un stimulus se réduisent également sous l’effet du vieillissement Parlant du contrôle postural (CP) humain, le pied étant le seul organe en contact direct avec notre environnement, il convient d’évoquer le système proprioceptif de ce dernier avec un problème majeur qu’est la détérioration de la sensibilité cutanée plantaire (SCP) qui provoque une perte de conscience de la position des pieds dans l’espace. Les récepteurs de pression au niveau du pied ainsi que la sensibilité des récepteurs articulaires des chevilles sont la cause principale d’un CP perturbé avec le vieillissement (Alexander, 1994 ; Paillard, 2009). D’un point de vue anatomique, on observe une déformation du pied notamment au niveau de sa partie avant et de la voûte plantaire. Il en résulte une raideur des orteils avec une flexion plantaire atténuée et des hyper appuis douloureux. La diminution du nombre de récepteurs sensoriels et de neurones ainsi que le ralentissement de la vitesse de conduction des afférences expliqueraient cette régression de SCP (Paillard, 2009). En 2015, Machado, Gabriéli, Duysens et Carpes, précisent cette disparité de SCP et de pression plantaire entre sujets âgés et jeunes en identifiant une différence en terme de zones du pied. Chez les personnes âgées, la SCP est plus faible et, contrairement aux jeunes adultes, elle diffère entre les régions du pied (la perte de sensibilité a été principalement observée au niveau du talon). Parallèlement à cela, les personnes âgées déplacent la pression plantaire vers les zones distales de pied notamment vers le mi-pied et l’avant-pied. Dans la mesure où l’altération des organes de l’équilibration présente des différences interindividuelles et des niveaux variables entre ces organes, des auteurs ont tenté d’identifier quel organe de l’équilibration était le plus corrélé avec le dysfonctionnement du CP chez le sujet vieillissant. Il en ressort que la perte de SCP, en plus d’être très fréquente chez le sujet âgé, était fortement associée à une baisse du CP et à un risque accru de chutes (Meyer, Oddsson & De Luca, 2004 ; Perry, Radtke, McIlroy, Fernie & Maki, 2008 ; Bretan, Pinbeiro & Corrente, 2010 ; Peters & Inglis, 2016). Pour mettre en évidence cela, Machado, Da Silva, Da Rocha et Carpes (2017), ont étudié les effets de la manipulation de la sensibilité du pied sur le CP en position debout chez des jeunes adultes et des personnes âgées autonomes. Malgré une perturbation de la SCP des jeunes sujets en plongeant leurs pieds dans de l’eau glacée, il n’y a eu aucune modification du déplacement de leur CDP après ces lésions sensorielles. Quant à elles, les personnes âgées ont montré une sensibilité du pied moindre et un déplacement du CDP plus important. Suite à ces résultats différents entre public jeune et âgé, il ressort que les sujets âgés semblent davantage dépendre de la sensibilité du pied pour maintenir leur équilibre. Cette perturbation du CP étant corrélée à un risque accru de chutes, nombreuses interventions sont mises en place afin de lutter contre ce problème de santé publique que représente la chute. En effet, les chutes sont une cause majeure de morbidité et de mortalité chez les personnes âgées et concernent environ 30% de la population âgée de 65 ans et plus (Cattagni, Scaglioni, Laroche, Gremeaux & Martin, 2016). Dans la vie courante, elles représentent 80% des accidents chez les personnes âgées de 65 ans et plus et 4385 décès à la suite d’une chute ont été enregistrés en 2004, en France métropolitaine (Vuillemin, 2012). Dans la perceptive de limiter les effets délétères du vieillissement sur le CP, la pratique d’activités physiques apparaît comme la principale mesure susceptible de prévenir la détérioration progressive et continue de la fonction d’équilibration et donc le risque de chutes accru au fil du temps chez la personne vieillissante. Quel que soit l’âge auquel l’activité physique est initiée et quel que soit son état de santé, de nombreux bénéfices sont attendus par une mise ou remise à l’activité physique. En effet, l’activité physique retarde le déclin fonctionnel et conduit à une préservation voire une amélioration de la qualité de vie des personnes âgées en limitant le recours aux services de santé (Vuillemin, 2012). Les programmes d’intervention multimodaux que l’on retrouve en institution (force musculaire, équilibre, endurance…) ont pour objectif majeur de bonifier plus ou moins l’équilibre en reconditionnant les fonctions sensorielles et motrices. S’en suit une amélioration non pas seulement de la stabilité posturale mais aussi de la capacité à s’adapter à des conditions perturbantes sur le plan postural. Pour être optimale, ces interventions doivent être réalisées avec une conscience permanente des informations sensorielles perçues afin de mieux analyser et interpréter ces informations et d’optimiser les adaptations posturales induites (Paillard, 2016). Cela est mis en évidence lors d’une tâche d’équilibre statique réalisée avec des chaussures équipées de semelles intérieures texturées qui montrent un meilleur CP avec comme explication que celles-ci stimuleraient plus les mécanorécepteurs du pied (Hijmans et al., 2007 ; Palluel, Nougier & Olivier, 2008 ; Hatton, Dixon, Rome, Newton & Martin, 2011 ; Qiu et al., 2012 ; Hatton, Dixon, Rome, Martin & McKeon, 2013 ; Wang, Watanabe & Chen, 2016, Visieux et al., 2018). Partant des observations que la perte de SCP est négativement corrélée avec un CP efficient et qu’une stimulation ponctuelle accrue des mécanorécepteurs du pied améliore celui-ci, plusieurs interventions tentent d’optimiser la SCP afin d’impacter de façon positive le CP du sujet âgé. Le port prolongé sur 12 semaines d’une semelle conçue pour faciliter la perception des sensations au niveau de la plante du pied montre qu’un changement relativement simple dans la conception de la semelle intérieure peut aider à contrer les altérations liées à l’âge et semble constituer une intervention viable pour améliorer le contrôle de l’équilibre. En effet, la semelle texturée a amélioré la stabilité latérale pendant la marche et neuf participants porteurs de semelles classiques ont subi une ou plusieurs chutes contre cinq dans le groupe avec semelles texturées (Perry et al., 2008). D’autres études se sont intéressées aux effets de cette sur-stimulation des récepteurs plantaires via des semelles spécifiques sur le CP en position statique et on retrouve des résultats comparables à ceux observés lors d’une tâche motrice dynamique comme la marche (Hijmans et al., 2007 ; Santos, Bertato, Montebelo & Guirro, 2008 ; Vie et al., 2014 ; Silva, Botelho, Guirro, Vaz, & Abreu, 2014). À savoir une amélioration de la SCP suite à un rajout sur la semelle d’un coussinet rigide au niveau des métatarses pendant 30 jours (Vie et al., 2014) ou suite à 12 semaines d’un entraînement stimulant la SCP (Santos et al., 2008) et une amélioration du CP (Santos et al., 2008 ; Silva et al., 2014). Ce type d’intervention stimulant les récepteurs plantaires sur le court/moyen terme reste cependant mineur et notamment quand on s’intéresse aux sujets âgés. Même constat sur la pratique d’une activité physique pieds nus et ses potentiels effets sur le CP. En effet, avec 104 mécanorécepteurs cutanés au niveau du pied contribuant à la modulation de la locomotion via la détection de la pression lors du contact pied-sol et conjointement avec des agents proprioceptifs, aidant à la planification et à la correction du mouvement, la pratique pieds nus apparaît comme une modalité d’intervention viable et écologique afin d’optimiser les effets des exercices d’équilibre et de locomotion habituellement effectués dans les programmes de prévention des chutes chez les personnes âgées en institution. Cette pratique pieds nus favoriserait une augmentation de la SCP et une force musculaire accrue grâce à une meilleure activation de la musculature du pied et de la cheville.
Participants
L’étude a été menée auprès de 8 patients séjournant dans un service de rééducation et réadaptation fonctionnelle (77 ± 7,6 ans). Ils ont été séparés au hasard en deux groupes: les groupes PN (n = 4) et CH (n = 4), dont les membres ont participé à un programme d’exercices multimodaux qui a été exécuté pieds nus ou avec leurs propres chaussures (les caractéristiques des sujets sont représentées dans le Tableau 1). Tableau 1: Caractéristiques des sujets Age Taille Poids PN 73,5 (8) 177 (9) 72,9 (15,8) CH 76,5 (10) 163,5 (8,5) 65,7 (17,5) PN: groupe pieds nus; CH: groupe chaussés; Age en années; Taille en centimètres ; Poids en kilogrammes. Les deux groupes ont reçu les soins habituels (sans restriction de soins infirmiers, de kinésithérapies et de santé et tout en prenant leurs médicaments prescrits régulièrement). Au départ, une fiche signalétique du patient est réalisée par le médecin du centre (plan physique, mental, social…). Suite à cela, le médecin oriente le patient vers une prise en charge multidisciplinaire (kinésithérapeute, éducateur sportif, diététicienne, ergothérapeute…). Concernant la prise en charge par l’éducateur sportif, elle débute par un entretien avec le patient afin de confirmer les dires du médecin et d’expliquer le déroulé du programme prévu. S’ensuit une évaluation des capacités physiques de l’individu avec trois tests (HandGrip Test, SPPB et TUG) ainsi qu’une analyse de la posture et de la SCP avec une plateforme de force et un ensemble d’aesthésiomètre Semmes-Weinstein de 6 monofilaments respectivement. Les critères d’exclusion étaient les suivants: les personnes ne pouvant pas marcher minimum 5 mètres avec ou sans aucun dispositif d’assistance. Les patients dans l’incapacité de pouvoir réaliser un minimum de onze séances du programme d’exercices multimodaux ont été également exclus. De plus, l’impossibilité à tenir en équilibre sur la plateforme de force en condition yeux fermés et/ou tapis instable et une altération trop prononcée de la vision (glaucome, cataracte…) ont également été des critères d’exclusion. Les consentements verbaux et écrits des participants ont été obtenus avant le début de l’expérimentation, ce qui était conforme à la déclaration d’Helsinki. 2.2. Intervention Le programme d’exercices multimodaux consistait en 45-60 minutes d’exercices supervisés effectués 5 fois par semaine pendant 11 à 13 séances (du lundi au vendredi). Chaque séance a débuté par un échauffement de 10 minutes, suivi d’un entraînement avec plusieurs thématiques de 30-50 minutes. Pour chaque sujet ayant participé à l’étude, le même schéma de séance a été appliqué. À savoir un échauffement avec de la marche entre barres parallèles, des éducatifs sur la locomotion, des tâches d’équilibre et du renforcement musculaire des membres inférieurs et supérieurs (montées de marche, levers de chaise, tirages avec élastique…). L’entraînement à la locomotion comprenait des périodes de marche et de récupération en alternance au cours desquelles des évolutions ont été apportées afin de jouer sur les différents paramètres spatio-temporels de la marche (hauteur, longueur, déroulé du pas). La vitesse et la durée de la tâche étaient également individualisées en fonction des spécificités de chaque sujet. L’entraînement en équilibre comprenait des parcours de marche sur divers objets (pierres plates, tapis, bosu…) ainsi que des exercices d’équilibre statique uni et/ou bipodal avec les yeux ouverts et/ou fermés sur une surface dure et/ou instable. Des exercices d’équilibre en variant la position des pieds (pieds côte à côte, semi-tandem, tandem…) ont également été intégrés. Les exercices d’équilibre les plus difficiles ont été réalisés avec l’aide de l’éducateur qui a encouragé verbalement les participants et assuré la sécurité en se tenant derrière eux pour empêcher les chutes. Le renforcement musculaire comprenait des exercices pour les membres inférieurs (montées d’escaliers, levers de chaise, abductions de hanche, dorsiflexions de cheville…) et supérieurs avec une dominance rééquilibrage postural (tirages, rotations externes de l’épaule…). Pour la tâche motrice fonctionnelle qu’est le lever de chaise, l’intensité a été modulée en manipulant la hauteur de l’assise et/ou en utilisant une chaise avec ou sans accoudoirs. Pour la montée de marches, la hauteur des marches ainsi que l’utilisation des mains ou pas a permis la surcharge progressive. Pour les autres mouvements de renforcement musculaire, cette surcharge de travail a été mise en place par l’augmentation de la charge et/ou du nombre de répétitions, la diminution du temps de récupération, le changement du tempo d’exécution… Pour la grande majorité des séances, elles ont été réalisées par le même éducateur sportif (Craspay Dylan) afin de s’assurer que tous les sujets, qu’ils appartiennent au groupe PN ou CH, aient suivi le même programme d’intervention. Pour les séances n’ayant pas pu être encadrées par cet éducateur, elles ont été mises en place par les deux éducateurs en poste du centre, Drouilhet Rémi et Isoardi Mathieu. Une fiche détaillée de la trame d’une séance à été mise à disposition afin que chaque séances soient identiques en terme de déroulement.
1. Introduction |