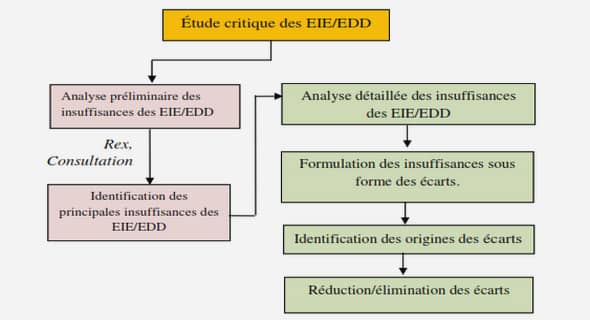
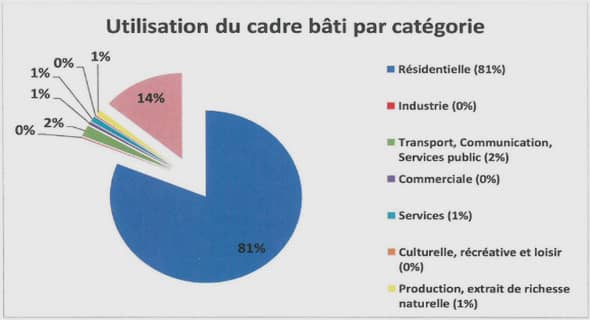
L’anesthésie est une science très ancienne qui a été largement utilisé à travers le temps. A cet égard nous notons que le Docteur B. Chavagnac a décrit dans son ouvrage : « Une histoire de l’anesthésie » [19] l’histoire de l’anesthésie depuis l’antiquité jusqu’à ce jour. En effet, depuis la plus haute antiquité, l’art de calmer les douleurs est décrit dans de nombreux documents. Le premier anesthésique local a été découvert en Égypte ; il était réalisé par un mélange de la pierre de Memphis en poudre et du vinaigre. Ce mélange devait déjà fournir à l’époque un certain degré d’insensibilité cutanée.
Dix siècles avant notre ère, les Grecs utilisaient l’opium extrait du pavot d’Asie dans le but de calmer la douleur et la colère. Les Scythes de leur côté, vers 500 av. JC, utilisaient le cannabis en fumigation. En Méditerranée, notons que des mélanges de plantes ont été utilisées comme anesthésiant grâce à des éponges imbibées [19].
Mais pour la majorité des cas, pendant des milliers d’années les arrachements de dents ainsi que les chirurgies se faisaient à vif ; la seule solution pour atténuer la douleur était de travailler à toute vitesse. La véritable évolution se déroule le 31 mars 1842, lors de l’utilisation de l’éther pour la première fois par le médecin américain Crawford Long .
Toutefois, l’anesthésie n’est pas seulement l’élimination de la douleur, c’est aussi un moyen d’inhiber la contraction musculaire. En 1844, Claude Bernard découvre que le curare agit sur la jonction neuromusculaire entraînant une paralysie et une baisse du tonus musculaire [20]. Au milieu du XIXe siècle, l’anesthésie générale par inhalation a été inventée aux Etats-Unis. Le 30 septembre 1846, William Morton enlève une dent à un patient anesthésié avec de l’éther versé sur un mouchoir. L’éther est utilisé pour la première fois en France, en 1847, alors qu’un des chirurgiens français les plus réputés, Alfred Velpeau, avait déclaré, huit ans plus tôt, que la chirurgie sans douleur était inconcevable.
Après l’éther vient le chloroforme : le physiologiste Pierre Flourens anesthésie des animaux au chloroforme. Mais c’est James Young Simpson, gynécologue à Edimbourg, qui, après avoir fait un essai sur lui et sur ses assistants, l’utilise régulièrement à partir de 1847.
La cocaïne est le premier anesthésique local disponible. En 1884, il a été utilisé en chirurgie oculaire par instillation. D’autres produits anesthésiques firent leur apparition mais, à la fin du siècle, la cocaïne restait la première substance utilisée en anesthésie locale. Toutefois sa toxicité stimulait la recherche de nouvelles substances et elle fut remplacée à partir de 1904 par la Stovaïne de Fourneau, premier anesthésique local de synthèse, et par la novocaïne d’Einhorn. Si les premières tentatives d’anesthésie intraveineuse semblent dater de longtemps, c’est l’utilisation de l’hexobarbital qui donne un coup d’envoi à la méthode en 1932. Un autre barbiturique à action rapide, le thiopental, est utilisé pour la première fois en 1934 ; aujourd’hui, il est encore utilisé pour l’anesthésie intraveineuse. Le temps s’écoule et les médecins ne tirent profit de cette observation qu’en 1942 : à cette date, un dérivé purifié, l’intocotrine, extrait des plantes à curare rapportées d’Amazonie en 1938 est introduit en anesthésie. En 1944, le dentiste Horace Wells a utilisé pour la première fois dans l’histoire le protoxyde d’azote, mais ce produit n’avait pas vraiment prouvé son efficacité, car il n’a pas eu effet sur tous les sujets d’étude à l’époque [20].
La lidocaïne, introduite en 1943 par Nils Löfgren, est encore l’anesthésique local de référence, actuellement elle est progressivement supplantée par des molécules plus actives et de moins en moins toxiques [21].
Actuellement, quelques types de chirurgie ophtalmique comme la cataracte, la chirurgie réfractive par exemple peuvent être réalisée sous anesthésie topique chez des patients assez coopérants.
Après la Seconde Guerre mondiale, l’anesthésie devient une discipline médicale autonome, à laquelle est adjointe la réanimation. Au début du vingtième siècle, les techniques et les appareillages se perfectionnent. Les anesthésies, moins toxiques, peuvent maintenant se prolonger, ce qui ouvre le champ à des actes opératoires jusqu’alors impossibles [19].
Mais on ne peut clôturer l’histoire de l’anesthésie sans préciser que la sécurité acquise aujourd’hui même encore imparfaite ne s’est faite le plus souvent qu’au prix de drames humains.
La spécialité d’anesthésie réanimation
La spécialité anesthésie-réanimation, est une spécialité humaine et stimulante, entre physiopathologie et technicité. Elle s’ouvre sur un territoire vaste, riche et transversal qui permet un exercice varié de l’anesthésie au Service d’Aide Médicale Urgente (SAMU), en déchoquage ou en réanimation, en passant par la prise en charge de la douleur.
Cette discipline reste, si l’on en croit les avancées des vingt dernières années, une spécialité précurseur dans la limitation des risques et la diffusion des bonnes pratiques. Par ailleurs, elle autorise divers types d’exercice : universitaire, hospitalier ou libéral, etc. et assure un avenir passionnant. Dans la spécialité d’anesthésie réanimation, la compétence médicale est l’impératif vu la spécificité de leur activité ; la complémentarité des MARs (Médecins Anesthésistes Réanimateurs) dans l’exécution des taches s’avère indispensable à la cohérence du dispositif et à la sécurité. Les médecins forment une corporation peu homogène.
Le médecin anesthésiste réanimateur
Les Médecins Anesthésistes Réanimateurs (MARs) sont comme les médecins généralistes : leurs culture médicale doit être polyvalente. Mais le temps de prise en charge est différent, beaucoup plus concentré. A la différence du médecin généraliste, qui suit le patient durant toute sa vie, les MARs rencontrent le patient pour un moment de vie. Actuellement, beaucoup de MARs se sont spécialisés (l’hémostase, les curares, la cardiologie, la ventilation, la pédiatrie, l’ophtalmologie etc.).
Le métier d’anesthésiste – réanimateur paraît aujourd’hui encore unique, enrichissant réfractaire à la routine, fait de situations singulières, souvent prenantes, émouvantes. Ce dernier, est mal connu, inconnu même. En fait, dans l’imaginaire des patients, l’anesthésiste n’est pas un médecin [22]. Cette spécialité est très variée, avant, pendant et après le geste opératoire. Elle comprend la consultation d’anesthésie qui fait l’objet de notre travail, tellement différente de l’activité dans le cadre du bloc opératoire, le service post opératoire, ainsi que la réanimation. Comme chaque spécialiste, pendant les gardes (activité nocturne, la semaine, jour et nuit le weekend), le MAR peut être réveillé en cas d’urgence à n’importe quelle moment, il doit également être joignable à n’importe quelle heure.
Avec toutes ces contraintes citées, le MAR n’a pas de clientèle, de recrutement direct comme le chirurgien. Malgré que dans la littérature médicale on dit que « on confie sa vie au MAR, et sa maladie au chirurgien ». Un patient ne vient pas consulter un MAR dans une structure médico-chirurgicale en première intention. Le patient rencontrera le MAR que dans le cadre d’une procédure spécifique qui justifie son intervention. L’anesthésie – réanimation est, par conséquent, parmi les spécialités les plus difficiles et compliquées en médecine.
Les MARs doivent être présents et attentionnés avant, pendant et après l’acte chirurgical vu le risque. Néanmoins, le nombre de ces spécialistes s’avère insuffisant dans les établissements sanitaires. Nous avons alors formé le projet de proposer un système d’aide au diagnostic médical aux MARs qui les soutient à effectuer leurs tâches dans la consultation pré-anesthésique. Les MARs travaillent dans l’ombre du chirurgien et lui permettent d’exercer ces fonctions dans les meilleures conditions possibles, d’opérer des patients de plus en plus âgés, les critiques et mises en cause de toute nature sur leurs compétence, leurs rigueur, avec les menaces judiciaires qui pèsent sur leurs pratiques dans un cadre de règlementations et de protocoles qui les assujettit à des procédures parfois mal comprises par les patients.
Le métier d’anesthésie réanimation est déjà complexe et exposé à des responsabilités humaines vitales évolue ainsi dans un contexte qui le rend encore plus délicat. Rappelons que la présence des MARs est obligatoire dans chaque structure médico-chirurgicale (clinique, hôpital), SAMU, ainsi que les services de réanimation, ce qui constitue un problème majeur vu leur nombre réduit. Ils doivent assurer une consultation pré-anesthésique pour tous les patients à opérer dont l’état nécessite une anesthésie générale ou locorégionale (AG, AL). En plus ils doivent être présents au bloc opératoire lors de ces interventions ainsi que pour le suivi post opératoire, c’est-à-dire, la surveillance des malades hospitalisés (Les MARs doivent effectuer plusieurs tâches avant, pendant et après une intervention chirurgicales) [23].
La réalisation de ces dernières tâches est vraiment difficile à assurer par un seul MAR. Notre objectif dans ce travail de thèse de doctorat est de concevoir des modèles dits intelligents permettant d’apporter une aide au diagnostic précieuse à ces MARs. Pourcela, dans ce travail nous proposons un système d’aide au diagnostic médical capable de fournir une aide aux MAR’s dans la consultation d’anesthésie dans le but d’alléger leurs travail d’un côté, tout en diminuant le risque opératoire d’un autre côté. La section suivante de ce chapitre concerne la description du but des objectifs, ainsi que de l’importance de la consultation d’anesthésie dans la routine clinique.
Introduction générale |