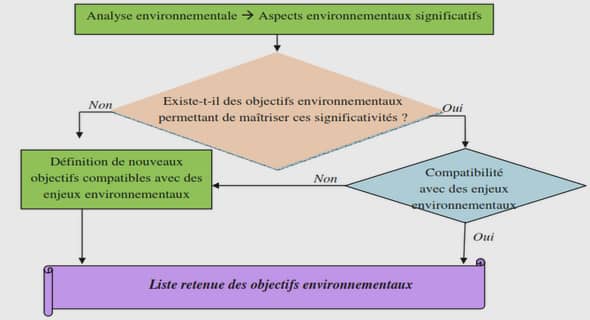
Les ictères nucléaires
Incidence
L’incidence hospitalière de l’ictère nucléaire dans notre série était de 1,14%. Cette incidence était supérieure au 0,18% rapportée au Japon lors d’une étude réalisée par Morioka I. et al. sur l’incidence de l’ictère nucléaire portant sur 2720 nouveau-nés prématuré de moins de 30 SA sur l’année 2011 . Entre 2008 et 2016 dans une étude réalisée en Suède sur les nouveau-nés âgés de 35 SA et plus, Alken J. et al. avait rapporté une incidence de 1,3/100000 de cas d’ictère nucléaire. Une autre étude rétrospective sur 10 ans (2000 – 2010) réalisée par Tsao PC et al. en Taïwan rapporte une prévalence d’ictère nucléaire de 0,86/100000 naissance vivante . Au Danemark et en Grande Bretagne le taux d’ictère nucléaire est proche de 1/100000 . Au Canada et aux Etats Unis l’ictère nucléaire est présent chez 1/43000 et 98/119 NN respectivement . Par contre elle est inférieure au 2%, 3,7% et 18,1% rapportés respectivement par BEN HOUMICH T. au Maroc dans sa thèse en 2017 . Zubaida LF et al. au Nigeria en 2018 et Gamaleldin en Egypte en 2011 respectivement. Dans notre étude, la majorité des cas d’ictère nucléaire était survenue chez des nouveau-nés à terme (96,7%)
Sexe
Dans notre série la prédominance masculine (56,7%) a été notée. Ce résultat est retrouvé dans la plupart des travaux.
Age d’admission
L’âge moyen d’admission dans notre série était de 6,7 jours. Cet âge varie selon les auteurs : 5 jours selon Abieyuwa A. et al. au Nigeria en 2016 [28] ; 2,8 jours selon J. Aderinsola et al en 2009 au Nigeria. [43]. L’âge relativement tardif dans notre série est le reflet d’un recours aux soins plus tardif. 26 4.2. Antécédents De nombreux facteurs de risque maternels et familiaux ont été identifiés dans la survenue de l’ictère nucléaire. Ces facteurs concernent le déroulement de la grossesse et de l’accouchement, l’âge gestationnel, le poids à la naissance, l’allaitement et les ATCD d’ictère dans la fratrie. Certains de ces facteurs ont été étudiés dans notre étude : – Concernant la voie d’accouchement, la majorité des enfants étaient nés par voie basse (80%) non instrumentale (100%). Dans la littérature, les extractions instrumentales sont souvent citées comme facteurs de risque important d’ictère. Le mécanisme est une stimulation de l’hème-oxygénase liée au stress ou la survenue de traumatismes obstétricaux avec résorption d’hématomes libérant de bilirubine . – La majorité des nouveau-nés était né à terme (96,7%), ce qui contraste avec la littérature tant on sait que la prématurité est facteur de risque de survenue de l’hyperbilirubinémie. – Les nouveau-nés de faible poids à la naissance sont plus exposés à un ictère nucléaire que ceux de poids normal.Ce constat n’est pas confirmé par notre travail, où seulement 10,4% étaient des faibles poids de naissances. – La majorité des nouveau-nés (90%) étaient nourris au sein. Malgré les nombreux avantages de l’allaitement maternel, l’étude de Schneider a mis en évidence un risque 3 fois plus important pour les nouveau-nés recevant un allaitement maternel exclusif d’avoir une BT >120 mg/l par rapport aux enfants recevant un allaitement artificiel . Ce risque est favorisé par les difficultés d’allaitement maternel, ce qui entraine une augmentation du cycle entéro-hépatique de la bilirubine. – L’ictère sévère dans la fratrie est reconnu comme facteur de risque d’hyperbilirubinémie . Ce constat n’est pas confirmé par notre travail où seulement 1 cas d’ictère néonatal dans la fratrie a été noté. 27 – la complication obstétricale la plus rencontrée dans notre série était infectieuse (13,3%)
Données cliniques
-L’âge moyen des nouveau-nés au moment de l’hospitalisation pour ictère était de 6,7 jours avec des extrêmes allant de 6 heures à 25 jours. Cependant l’ictère était le plus souvent d’apparition précoce, car 63,3 % des nouveau-nés avaient un ictère au cours des trois premiers jours de la vie. L’apparition d’ictère dans les 24 premières heures de vie est toujours pathologique, ce qui implique de réaliser un examen clinique minutieux, complété par un dosage de la BST en cas d’ictère clinique. -Chez la majorité de nos patients, l’ictère était franc (coloration jaune), se manifestant sur la peau ou sur les conjonctives, vus à la lumière blanche ou celle du jour, avec des selles normocolorées et des urines normocolorées ou foncées. Les mêmes critères sont adoptés dans la littérature . Tous nos nouveaunés présentaient des signes d’encéphalopathie à l’admission. Le service ne disposait pas de bilirubinomètre transcutané au moment de l’étude. Dans notre contexte, nous avons donc eu recours directement au dosage de la BST. En dehors des signes d’encéphalopathie il fallait rechercher les autres signes associés pouvant orienter vers l’étiologie. Mais généralement, dans la plupart des cas, il existait peu ou pas de signes associés . Globalement dans les ictères nucléaires, en dehors de l’ictère intense, le tableau clinique est pauvre, dominé par les signes d’hémolyse (pâleur, SMG…) et les signes digestifs. Dans notre étude les signes associés à l’ictère nucléaire étaient essentiellement une fièvre dans 17 cas (56,7%) et une détresse Respiratoire retrouvée dans 10 cas (33,3%), l’anémie clinique et l’hépatomégalie étaient retrouvés chez 3 nouveaunés (10%) ce qui confirme ici le caractère tardif des consultations des nouveaunés.
I-INTRODUCTION |