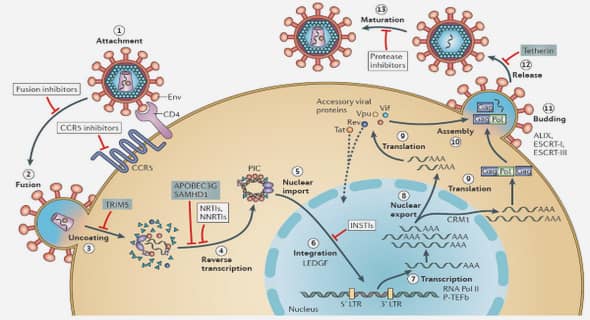
Caractérisation et évolution génétiques du cancer
Evolution génétique et hétérogénéite moléculaire du génome du cancer
La progression du cancer est un processus évolutif et dynamique d’adaptation clonale à des microenvironnements en évolution. Au cours de ce processus des cellules tumorales dotées d’un avantage sélectif commencent à apparaître lorsque des cellules clonales dominantes et défavorisées sont sélectionnées, donnant ainsi à la tumeur une composition unique (Waghorne et al., 1988 ; Price et al., 1990 ; Swanton, 2012). Lors du développement de la tumeur, les cellules cancéreuses acquièrent diverses aberrations, notamment les mutations passagères (neutres) et conductrices (avantageuses). En raison de la sélection et de l’expansion clonale, plusieurs sous-clones génétiquement distincts apparaissent et évoluent selon un schéma d’évolution ramifiée décrit pour divers types de tumeurs solides (Diaz-Cano et al., 2000 ; Campbell et al., 2010 ; Ding et al., 2010 ; Yachida et al., 2010 ; Gerlinger et al., 2012 ; NikZainal et al., 2012a et 2012b ; Shah et al., 2012 ; Baca et al., 2013 ; Bashashati et al., 2013 ; Gerlinger et al., 2014 ; Nordentoft et al. , 2014). Cette évolution ramifiée correspond à plusieurs sous-clones qui présentent un avantage phénotypique dans un environnement spécifique et évoluent simultanément, ce qui conduit à une hétérogénéité intra-tumorale (Hiley et al., 2014). De plus, au cours des métastases tumorales, les cellules tumorales se détachent de la tumeur primaire vers des sites d’organes distants pour former une tumeur métastatique (Valastyan et Weinberg, 2011). Il a été observé dans les cancers du sein, de la prostate et du pancréas que ces cellules se propagent bien avant que la colonisation métastatique ne devienne cliniquement évidente (Husemann et al., 2008 ; Rhim et al., 2012). Un ensemencement polychoral et bidirectionnel entre différents sites tumoraux et une évolution parallèle ont été décrits lors de la propagation précoce et tardive de la tumeur (Klein, 2009 ; Gundem et al., 2015). Les différents sites tumoraux sont constitués de paysages évolutifs distincts qui conduisent à une hétérogénéité inter métastatique (Bashashati et al., 2013 ; Haffner et al., 2013 ; Gundem et al., 2015 ; Murtaza et al., 2015). L’existence de sous-populations distinctes de cellules cancéreuses au sein de tumeurs présentant une tumorigénicité, une résistance au traitement et une aptitude à métastaser différentes a été décrite dans des études pionnières sur l’hétérogénéité tumorale ainsi que sur leur implication clinique (Fidler et Kripke, 1977 ; Fidler, 1978 ; Miller et al., 1983 ; Beca et Polyak, 2016). Bien que l’initiation de la plupart des tumeurs humaines provienne d’une seule cellule, elles présentent de manière surprenante une hétérogénéité en ce qui concerne leur potentiel angiogénique et métastatique, leur degré de prolifération, leur expression des molécules de surface cellulaire et leur morphologie cellulaire au moment du diagnostic (Heppner, 1984 ; Heppner et Miller, 1983). Depuis la cellule fondatrice individuelle jusqu’à la détection clinique des tumeurs, il existe des expansions clonales consécutives et une acquisition constante d’altérations génétiques et épigénétiques ; événements qui contribuent à la génération d’une hétérogénéité intra-tumorale (Almendro et Fuster, 2011). Figure 9: Représentation schématique des voies postulées des actions des œstrogènes sur les cellules épithéliales du sein (Russo et al., 1993a). La plasticité morphologique et épigénétique avec une variabilité semblable à celle des cellules souches et des caractéristiques cellulaires plus différenciées initie partiellement l’hétérogénéité de la tumeur avec de fortes preuves de clones génétiquement distincts dans la même tumeur (Park et al., 2010). L’identification d’une hétérogénéité génétique et clonale importante dans les tumeurs et les carcinomes du sein, en particulier, pose un défi important en raison de la résistance thérapeutique et de la difficulté à réaliser un diagnostic efficace du cancer, à concevoir des schémas thérapeutiques efficaces et aussi à réaliser une médecine personnalisée 18 (Heppner et Miller, 1983 ; Merlo et al., 2006 ; Marusyk et Polyak, 2010 ; 2016 ; Ellsworth et al., 2017). Une hétérogénéité tumorale non génétique telle que l’hétérogénéité épigénétique et une hétérogénéité cellulaire (non héréditaire pour divers phénotypes) ont également été identifiées (Marusyk et al., 2012 ; Almendro et al., 2013). Par ailleurs, des caractéristiques phénotypiques montrant une variabilité intra-tumorale significative d’une cellule à l’autre ont également été identifiées. Il s’agit de : l’activation des voies de signalisation, l’évasion de l’immunité anti tumorale, l’induction de la sénescence, la production de facteurs sécrétés, la migration, le potentiel métastatique, la capacité angiogénique, la constitution génétique, les médicaments et l’activation des voies métaboliques (Beca et Polyak, 2016). Par conséquent, une meilleure compréhension de la composition des tumeurs, de leur évolution au cours de la progression de la maladie et du traitement offrira de meilleures méthodes de diagnostic et de conception thérapeutique. En 2016, Welch a présenté une perspective historique de quatre types d’hétérogénéité tumorale à partir des travaux de Hepper (1984), à savoir : • L’hétérogénéité de la population ou différences entre les tumeurs de patients différents : on parle souvent d’hétérogénéité inter tumorale en faisant référence au caractère unique des tumeurs provenant du même type de cellule chez différents patients. Cela montre que même si la tumeur de chaque patient est unique, elle partage cependant certaines propriétés. • L’hétérogénéité intra-tumorale, génétique ou intrinsèque : il s’agit d’une hétérogénéité spatiale au sein d’une masse tumorale unique et plus communément appelée hétérogénéité intra-tumorale. • L’hétérogénéité de position : il s’agit principalement des locus de traits quantitatifs qui contrôlent les propriétés cellulaires (facteurs d’instabilité oncogéniques et génétiques) qui contribuent à la variabilité entre les patients. • L’hétérogénéité temporelle : elle reflète l’évolution de la tumeur au fil du temps (croissance et développement) ou en réponse au traitement (Welch, 2016). Néanmoins, les hétérogénéités inter-tumorale, intra-tumorale, positionnelle et temporelle peuvent avoir des origines et des conséquences cliniques différentes dans le cancer (Almendro et Fuster, 2011). 19
Hétérogénéité moléculaire dans le cancer du sein
Le cancer du sein est une maladie extrêmement hétérogène. Cette hétérogénéité se manifeste dans presque toutes les composantes qui le caractérisent. Il se reflète dans les cellules tumorales à partir des caractéristiques moléculaires, de leurs caractéristiques fonctionnelles au moment du diagnostic, ainsi qu’au niveau histopathologie, clinique et moléculaire (Perou et al., 2000 ; Sorlie et al., 2001 ; Almendro et Fuster, 2011). Le cancer du sein est la première tumeur solide dans laquelle la classification de son hétérogénéité phénotypique pour les phénotypes cellulaires a été établie, ainsi que ses implications cliniques et thérapeutiques (Foote et Stewart, 1946 ; Hawkins et al., 1980 ; Teixeira et al., 1996 ; Klein et al., 2002 ; Shipitsin et al., 2007 ; Torres et al., 2007 ; Young et Louis, 2011).
Hétérogénéité inter-tumorale du cancer du sein
L’hétérogénéité inter-tumorale du cancer du sein peut être observée dans les sous-types intrinsèques de cancer du sein observés chez différents patients ; luminal A, luminal B, luminal C, HER2 +, les sous-types normaux et basaux (Perou et al., 2000 ; Sorlie et al., 2001), et plus récemment, le sous-type de claudine faible (Herschkowitz et al., 2007) (Figure 10). En raison de leur longue durée de vie et de la possibilité d’accumuler les aberrations génétiques nécessaires à la transformation, les cellules souches mammaires adultes ont été proposées comme cibles de la cancérogenèse. En conséquence, les sous-types moléculaires pourraient provenir de cellules d’origine similaires, mais une accumulation supplémentaire de modifications génétiques et épi génétiques se développerait en un sous-type ou un autre (Sorlie et al., 2001).
Sous-types moléculaires du cancer du sein
Les marqueurs tumoraux sont les outils de classification des sous-types de cancer du sein à des fins de diagnostic et de traitement. Ces marqueurs sont les récepteurs aux œstrogènes (ER), à la progestérone (PR) et à HER2/neu (Daly et Olopade, 2015). Les tumeurs luminales A sont reconnues par l’expression du récepteur aux œstrogènes (ER), la présence ou l’absence de récepteur à la progestérone (PR) et l’absence d’amplification de HER2. Les tumeurs luminales B sont reconnues par l’expression du récepteur des œstrogènes (ER), la présence ou l’absence du récepteur de la progestérone (PR) et l’expression du récepteur du facteur de croissance épidermique humain 2 (HER2). Les tumeurs HER2 + sont identifiées par le manque d’expression de ER et de PR et par la présence d’une amplification 17q, la région 20 chromosomique qui code pour le récepteur de la tyrosine kinase HER2 qui favorise la croissance cellulaire. Les tumeurs basales du sein, également connues sous le nom de triple négatif, sont identifiées par l’absence de ER, de PR et de HER2, ainsi que par la surexpression de Her1 / récepteur du facteur de croissance épidermique (EGFR) et des cytokératines 5, 6, 14 et 17 (Perou et al., 2000 ; Sorlie et al., 2001 ; Carey et al., 2006 ; Ademuyiwa et al., 2011), tandis que le sous-type ‘’claudin-low’’ enrichit les gènes associés au mésenchyme et aux cellules souches (Herschkowitz et al., 2007; Prat et al., 2010). La présence de récepteurs aux œstrogènes et à la progestérone (ER / PR) décrit un sous-type de tumeur qui peut être ciblé par une thérapie de modulation hormonale et par des inhibiteurs de l’aromatase conduisant à un pronostic et à un traitement favorable. L’amplification ou la surexpression de HER2 renvoie à un sous-type distinct qui peut être ciblé par les antagonistes de HER2 (Carey et al., 2006). Les sous-types de tumeurs triple négatifs (ER, PR et HER2) ont un pronostic et une survie médiocres, car ils ne répondent pas aux thérapies ciblées (Bauer et al., 2007 ; Reis-Filho et Tutt, 2008 ; Podo et al., 2010). La figure 11 montre les voies menant à l’initiation de chaque sous-type moléculaire du cancer du sein. Le « A » montre la composition cellulaire de l’épithélium mammaire qui contient une couche luminale de cellules (canalaires ou lobulaires) entourée d’une couche basale de cellules myoépithéliales contractiles. Les différents progéniteurs restreints à la lignée qui existent dans l’épithélium mammaire se différencient en cellules matricielles canalaires, lobulaires et myoépithéliales matures (la différenciation cellulaire est indiquée par les flèches noires) qui sont entourées de différents types cellulaires et d’une membrane basale riche en fibres ainsi que d’un stroma. « B » illustre la hiérarchie épithéliale proposée dans la glande mammaire, qui indique qu’au cours du développement, une cellule souche du cancer du sein donnera naissance à des progéniteurs à potentiel double, qui se différencieront davantage en progéniteurs à lignée restreinte pour la génération de cellules canalaires, lobulaires et myoépithéliales. Sur la base des similitudes moléculaires entre les cellules normales et les cellules cancéreuses, les cellules de la glande mammaire à différents stades de différenciation seront les cellules d’origine des différents sous-types de BC (Almendro et Fuster, 2011).
LISTE DES ABREVIATIONS |