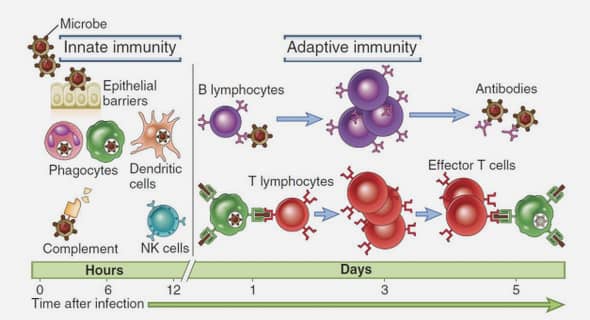
EVALUATION DE LA FONCTION THYROIDIENNE CHEZ DES PATIENTS ATTEINTS DE TUBERCULOSE MULTIRESISTANTE
La Tuberculose
Agent causal
La tuberculose est une maladie infectieuse causée par Mycobacterium tuberculosis qui appartient au genre Mycobacterium, famille des Mycobacteriaceae, ordre des Actinomycétales[23]. Les mycobactéries sont desbacilles aérobies stricts ou micro aérophiles, immobiles, non sporulés ; Les mycobactéries se caractérisent par une paroi très particulière au sein du monde bactérien qui leur confère, entre autres, des propriétés tinctoriales spécifiques, l’acido-alcoolo-résistance et une résistance à de nombreux antibiotiques[23]. Parasite strict de l’homme, M.tuberculosis est le principal agent de la tuberculose humaineet bovine. En microscopie optique, M.tuberculosis est un bacille fin, légèrement incurvé, de 2 à 5 microns de long sur 0,2 à 0,3 microns de large. Il se distingue des autres espèces bactériennes par ses exigences de culture et sa lenteur de croissance. DIAKITE Mandiou M.tuberculosis ne croît pas sur les milieux de culture ordinaires. Seuls les milieux qui contiennent du sérum, de la glycérine, de la pomme de terre glycérinée, de l’œuf ou de l’albumine bovine permettent une culture abondante. Les milieux de culture les plus employés pour le diagnostic de la tuberculose sont les milieux solides à l’œuf de Löwenstein-Jensen, les milieux gélosés ou liquides de Middle brook (7H0, 7H10, 7H11) supplémentés par de l’OADC (acide oléique, albumine, dextrose et catalase), et des milieux liquides dérivant du milieu de Youmans[19]. La séquence complète du génome de M.tuberculosis H37Rv publiée en 1998 par Steward Cole et al. a permis d’expliquer certains caractères propres aux mycobactéries [19]. Environ 4000 gènes ont été identifiés dans le génome de M.tuberculosis et 91% d’entre eux pourraient coder pour des protéines. Le génome de M.tuberculosis est riche en séquences répétées d’ADN, en particulier en séquence d’insertion IS6110, spécifiques deM.tuberculosis[19].
Formes cliniques de la tuberculose
tuberculosis atteint particulièrement les poumons (tuberculose pulmonaire) mais peut aussi atteindre tous les organes (tuberculose extra pulmonaire). Il existe différentes formes cliniques de la tuberculose. Figure 2 : Image de M. tuberculosis au microscope après coloration de Ziehl-Neelsen (1000x) -La primo-infection tuberculeuse,. – La tuberculeuse latente (TBL), -La tuberculose maladie (TBM): en l’absence de déficit immunitaire connu, environ 10% des patients atteints d’infection tuberculeuse latentedévelopperont une tuberculose maladie au cours des 2 années qui suivent le contage[30]. L’atteinte pulmonaire est la plus fréquente (80% des cas). Le diagnostic estsuspecté devant des signes généraux (fièvre, sueurs nocturnes, amaigrissement)associés à des signes respiratoires (toux prolongée, hémoptysies). La radiographie duthorax objective des lésions parenchymateuses associant infiltrats, nodules etcavernes qui peuvent être précisés par une tomodensitométrie.
Diagnostic biologique de la tuberculose
. La méthode diagnostique la plus commune est l’examen des crachats(développé il y a plus de 100 ans) [23], où la bactérie peut être observée directement au microscope, le diagnostic de référence est celui de la culture bactériologique.
Examen microscopique du crachat
L’examen microscopique met en évidence des bacilles acidoalcoolorésistants (BAAR) après coloration à la fuchsine phéniquée. Cet examen est peusensible puisqu’il nécessite au moins 103-4 bacilles/ml pour être positif. Sasensibilité peut être améliorée en répétant l’examen 2 ou 3 fois en veillant à la bonne qualité du prélèvement, non salivaire, de 5ml au minimum [23,29]. La coloration à l’auramine augmente également sa sensibilité.
Culture
La culture permet de faire l’identification de la mycobactérie isolée et de mesurer sa sensibilité aux antituberculeux. Elle est deux fois plus sensible que l’examen microscopique. Elle nécessite des milieux spécifiques, solides, de type Löwenstein-Jensen, ou liquides et automatisables de type MGIT, Bact/Alert MP. t
Tests diagnostiques immunologiques
L’IDR ou test de Mantoux a été le premier test mis au point pour le diagnostic immunologique de la tuberculose. Il consiste en l’injection intradermique d’un volume de 0,1 ml de tuberculine, dérivé protéinique purifié (PPD), obtenu à partir d’un surnageant de culture de M.tuberculosis. Ce test mesure la réponse in vivo d’hypersensibilité à médiation cellulaire de type retardé (type IV de la classification de Gell et Coombs). Une IDR positive traduit une tuberculose infection, une TBM ou une primo-infection. Un résultat positif peut aussi signer un antécédent de vaccination par le B.C.G ou chez les sujets ayant des infections à MNI[29]. Tests IGRA (Quantiféronet T-Spot.TB) ESAT-6 et CFP-10 L’utilisation de ces antigènes a permis le développement de nouveaux tests diagnostiques, basés sur la détection d’IFN gamma produit par les cellules T spécifiques de M.tuberculosis, sans réaction croisée avec le vaccin BCG. Ces tests, auxquels on a donné le nom d’IGRA (interféron gamma release assay), ont été développés initialement pour le diagnostic de TBL, en raison des contextes d’immunodépression au cours de la TBM. Les premiers tests commercialisés utilisant ces deux antigènes ont été le Quantiféron – Gold® et le T-Spot.TB®
Amplification génique
L’identification des mycobactéries isolées en culture est désormais faite à partirdes cultures par des techniques moléculaires plutôt que biochimiques et bactériologiques. Les testsd’amplification génique peuvent également être utilisés directement sur desprélèvements (avant culture) pour distinguer les bacilles de tuberculose des mycobactéries atypiques dans les prélèvements à examen microscopiquepositif (BAAR +), notamment chez les patients immunodéprimés. En revanche,ces tests ont peu d’intérêt pour le diagnostic de la tuberculose s’ils sont utilisés directement sur des prélèvements à examen microscopique négatif [29]. I.3. Traitement de la tuberculose [19,18,5,38,32,30,9,10,2] La chimiothérapie antituberculeuse débute en 1947 avec l’essai du premier antituberculeux, la streptomycine (SM). Mais il est apparu que la plupart des malades, après une phase d’amélioration initiale, rechutaient avec des bacillesdevenus résistants à la SM. Suite à cette constatation, il est apparu qu’il fallait, pour prévenir la sélection des mutants résistants, traiter les malades avec plusieurs antibiotiques. La prévention de la sélection de mutants résistants par la polychimiothérapie a été démontrée par la supériorité de l’association streptomycine et acide para-amino-salicylique (PAS) sur la SM en monothérapie. Les antituberculeux du traitement standard actuel (INH, RMP, EMB et PZA) ont été découverts successivement entre les années 1950 et1970. Leur adjonction successive a permis de réduire considérablement la durée du traitement qui est passée de 24 mois à 6 mois. L’introduction de la rifampicine (entre 1960 et 1980 selon les pays), aprovoqué une révolution dans le traitement antituberculeux. Son activité a permis de raccourcir à moins de un an la durée du traitement. Avec la rifampicine, il était donc possible de réduire la durée du traitement de 6 à 18 mois. En outre, l’introduction de la rifampicine a permis de proposer un traitement antituberculeux entièrement oral, stérilisant plus rapidement la culture que la streptomycine. Au début des années 1980, l’introduction du pyrazinamide a permis de réduire la durée totale de traitement à 6 mois. L’activité équivalente de l’éthambutol et de la streptomycine comme quatrième antituberculeux a été prouvé. Seule la tuberculose maladie justifie la mise en route d’une quadrithérapie antituberculeuse par isoniazide, rifampicine, pyrazinamide et éthambutol pour une durée de 2mois, puis une bithérapie par Mandiou isoniazide et rifampicine pendant 4 mois minimum voire plus selon la localisation de la tuberculose.
Dédicace et remerciements |