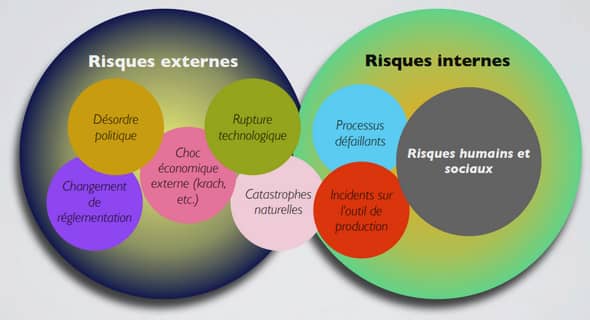
Les maladies neurologiques représentent de nos jours la première cause d’invalidité ainsi que la deuxième cause de décès dans le monde (Neurological Disorders Collaborator Group, 2017). La Maladie de Parkinson (MP) représente la deuxième maladie neurodégénérative la plus fréquente derrière la maladie d’Alzheimer (Elbaz et al., 2016). La MP a une prévalence de 0,5 à 1 pour cent chez les personnes de 65 à 69 ans et passe de 1 à 3 pour cent chez les personnes de plus de 80 ans (Nussbaum et Ellis, 2003). La MP est donc très présente dans notre société vieillissante.
Afin de combattre la MP, les premières prescriptions pour les malades sont les traitements pharmacologiques. Cependant, ces traitements procurent de nombreux effets secondaires, tels que de l’hypotension orthostatique (chute de la Pression Artérielle (PA) lors du passage à la position allongée à la position debout), les dyskinésies (mouvements anormaux), les nausées, les attaques de sommeil et les troubles du comportement (hallucinations) (Luc Defebvre et Moreau, 2017). Les traitements pharmacologiques sont de moins en moins efficaces sur la maladie avec le temps et de nombreuses complications sont constatées (Beaudet et al., 2010). Des alternatives peuvent donc être mises en place à l’aide de traitements nonpharmacologiques comme la pratique d’Activités Physiques (AP).
Une Activité Physique Adaptée (APA) va permettre de stabiliser voire de diminuer les symptômes de la maladie. Elle a pour objectif de contribuer à une amélioration de la Qualité De Vie (QDV) des patients. Au sein de la Prise En Charge (PEC) et dans la vie quotidienne, la QDV joue un rôle très important car elle prend en compte les dimensions physique, psychologique et sociale des patients (Moigne, 2010). L’amélioration de ces caractéristiques est une cible importante dans le traitement de la MP car, des symptômes associés comme la dépression, l’instabilité posturale etc. ont une grande influence sur la QDV (Schrag et al., 2000).
Par ailleurs, une maladie infectieuse appelée la maladie à coronavirus ou Covid-19 est apparue depuis la ville de Wuhan en Chine le 16 novembre 2019. Cette maladie a provoqué une pandémie mondiale impactant fortement la France.
Depuis ce jour, nos habitudes de vie ont changé. Il s’agit d’une situation exceptionnelle dont l’enjeu principal est l’adaptation. Une adaptation que le Pôle Saint-Hélier a mis en place avec ses patients atteints de la MP en leur proposant des séances d’APA à distance. Les centres hospitaliers n’ont plus la capacité d’accueillir la totalité des patients au sein de leur structure.
Dans ce cadre, le Pôle Saint-Hélier, a mis en place une nouvelle méthode d’intervention : la télé-rééducation. Le Pôle a dû repenser sa modalité de PEC, la question de l’efficacité d’un programme en télé-rééducation se pose.
C’est pourquoi, dans la continuité de ce qu’a mis en place le Pôle Saint-Hélier, à savoir du renforcement musculaire en télé-rééducation, l’objectif de ce mémoire sera alors d’examiner la faisabilité et l’évaluation d’un programme de renforcement musculaire réalisé grâce à un système de télé-rééducation sur la qualité de vie des patients atteints de la MP.
La MP a été définie comme « une maladie neuro-dégénérative qui se manifeste principalement par des troubles du mouvement dans la période initiale. Elle s’explique par la perte de cellules dans une partie du cerveau que l’on nomme la substance noire » (Gayout, 2018). Elle correspond à une dégénérescence ou une perte physiopathologique des neurones dopaminergiques (perte des neurones à dopamine) dans la substance noire du mésencéphale et de l’accroissement de corps neuronaux de Lewy (présence de petites inclusions : corps de Lewy) (Beitz, 2014).
D’un point de vue neurologique, la MP se caractérise par la dégénérescence sélective des neurones dopaminergiques dans le tractus extrapyramidal du mésencéphale (Capriotti et Terzakis, 2016). Le mésencéphale correspond à la partie haute du tronc cérébral .
Le cerveau est constitué de neurones et ces neurones sont connectés entre eux pour former un vaste réseau. Ces connexions appelées synapses servent à faire passer l’information d’un neurone à un autre . Dans la MP, la perte neuronale prédomine au niveau de la substance noire (Gupta et al., 2015). La substance noire est une petite structure nerveuse dont les corps cellulaires envoient des prolongements en direction des neurones d’un gros noyaux cérébral, le striatum .
Le neurotransmetteur qui intervient au niveau de ces synapses est la dopamine. Elle est présente en grande quantité dans la substance noire et dans le striatum car elle s’accumule dans les lésions présynaptiques .
Chez une personne atteinte de la MP, on constate une disparition des neurones dopaminergiques de la substance noire et une accumulation d’inclusions arrondies qu’on appelle les corps de Lewy (Lesage et Brice, 2010).
Les corps de Lewy contiennent une grande quantité d’une protéine appelée α-synucléine (α-syn). L’α-synucléine est une protéine présente en très grande quantité dans les neurones (Ferchichi et al., 2000). Il s’agit d’une protéine dynamique, qui peut avoir de nombreuses formes qui correspondent à différentes fonctions. Ces formes peuvent s’accorder, former des chaines, se combiner. Pour une bonne fonctionnalité du neurone, celui-ci doit gérer ce qu’il produit. Un système d’élimination équipe le neurone pour son bien-être, que l’on appelle les protéasomes et les chaperons moléculaires. Les chaines d’α-synucléine peuvent être trop longues et provoquer un déséquilibre ou un déficit au niveau du système d’élimination. Les chaines d’α-synucléine vont se concentrer et créer des fibrilles. Ces fibrilles vont engendrer des agrégats fibulaires insolubles (Cieri et al., 2017) qui vont occuper l’espace dans le neurone (figure 4). En conséquence, le neurone va être éprouvé et disparaitre avec le temps. La perte de ces neurones dans la substance noire engendre une diminution des niveaux de dopamine. Il n’y a plus assez de dopamine pour permettre l’activation du striatum. Le contenu du striatum en dopamine s’effondre et la perte en dopamine engendrée est à l’origine de la MP.
Dans la MP les lésions peuvent être également non dopaminergiques qui sont en proportions variables et qui expliquent en partie l’hétérogénéité des formes cliniques de la maladie. Selon les individus, ces lésions sont responsables de l’évolution tardive de la maladie due aux signes cliniques. Ces lésions sont situées dans : les noyaux du Raphé, le noyau basal de Meynert, le noyau pédonculopontin, le cortex cérébral, les colonnes intermédiolatérales de la Moëlle Epinière (ME), les plexus du tube digestif etc. (Rodriguez-Oroz et al., 2005).
Introduction générale |