Influence climatique et de la pollution particulaire
Physiopathologie de la méningococcie
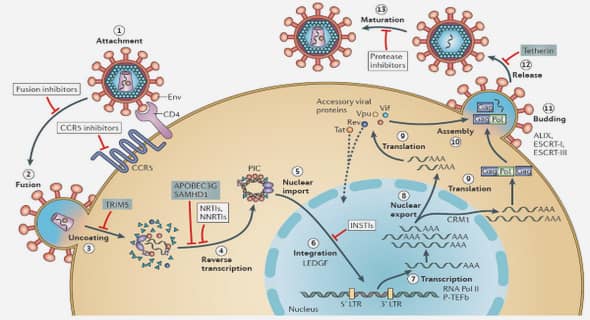
La physiopathologie des méningites comprend cinq étapes
Contamination et Colonisation
La muqueuse naso-pharyngée peut être colonisée par N. meningitidis, qui dispose à sa surface, de pili leur permettant de se fixer sur des récepteurs spécifiques de l’épithélium respiratoire. [19] Il en résulte un état de portage asymptomatique ou un envahissement de la surface de la muqueuse avec une bactériémie. Une rhinite constitue un facteur de risque de colonisation ou d’infection locale. Plus rarement l’infection méningée se contracte par voie hématogène à partir d’un autre foyer ou bien secondaire à l’extension directe d’un foyer contigüe. 1.3.2. Invasion sanguine Une fois la membrane basale des muqueuses traversée, le méningocoque se retrouve dans la circulation sanguine, où il doit vaincre les défenses de l’hôte pour survivre et finalement, envahir les méninges. L’encapsulation confère au méningocoque une grande virulence, en empêchant la phagocytose et en neutralisant l’activité bactéricide de la voie classique du complément. [20] Le méningocoque peut masquer ses antigènes immunogènes avec des protéines de l’hôte pour échapper aux barrières de défense de l’homme. Enfin la captation du fer favorise la survie du méningocoque dans la circulation sanguine.
Invasion méningée
Le plexus choroïde des ventricules latéraux servent vraisemblablement de porte d’entrée à l’infection. [22] Une fois dans le LCR, le germe parvient à se multiplier, les facteurs humoraux et les cellules phagocytaires y sont présentes 11 en quantité insuffisante. Cette prolifération bactérienne active le processus inflammatoire.
Inflammation des méninges et du cerveau
Au cours des méningites, il se produit une modification de la perméabilité de la pie-mère, et une atteinte du parenchyme cérébral. L’atteinte méningée est un phénomène secondaire lié à des troubles de l’atteinte de la vascularisation cérébrale, au ralentissement de la circulation du LCR, et au retentissement de l’infection sur le parenchyme cérébral. Les antigènes de la paroi bactérienne libérés par la lyse bactérienne jouent un rôle déterminant dans le déclenchement du processus. 1.3.5. Œdème cérébral et Hypertension intracrânienne (HIC) L’atteinte endothéliale des vaisseaux a pour conséquence la création de thromboses artérielles, veineuses et la rupture de la barrière hémo-méningée. L’augmentation de la perméabilité de cette barrière permet l’invasion du système nerveux par des produits provenant de la circulation sanguine, modifiant ainsi l’environnement neuronique et créant un œdème vasogénique
Purpura fulminans méningococcémique
Comme au cours des infections septicémiques liées aux bactéries à Gram négatif, c’est l’endotoxine du méningocoque qui est à l’origine de l’activation des cascades inflammatoires et de la coagulation. Le résultat global est un état d’hypercoagulabilité avec coagulation intra-vasculaire aiguë disséminée (CIVD) et constitution de thromboses micro-vasculaires à l’origine d’une souffrance tissulaire et d’une défaillance multi- viscérale. [23] 2. SIGNES 2.1. Type de description : Forme commune de la méningite cérébrospinale non compliquée de l’enfant d’âge scolaire
Phase de début
L’incubation dure 2 à 4 jours en moyenne, parfois 5 à 8 jours. Le début est souvent brutal, marqué par : – une sensation de malaise général intense avec rachialgies, céphalées violentes accompagnées de vomissements ; – et une fièvre à 39°- 40°C avec des frissons répétés. Parfois, le début est moins brutal ou progressif marqué par une rhinopharyngite qui précède des signes notés plus haut. L’examen physique doit être pratiqué chez un enfant complétement dévêtu et permet de mettre en évidence : – une discrète gêne à la flexion de la nuque ou plus rarement une raideur franche ; – parfois des pétéchies rares mais très évocatrices. Le reste de l’examen est souvent normal. Devant ce tableau clinique, la ponction lombaire doit être réalisée de façon systématique. Elle ramène un liquide louche ou déjà franchement purulent imposant un traitement d’urgence. Cette phase de début dure 24 à 48 heures puis survient la phase d’état.
Phase d’état
Signes fonctionnels Trois signes constituent le « trépied fonctionnel méningitique » : – Céphalées intenses : elles sont de topographie variable, associées à une photophobie ; – Vomissements : ils sont faciles, sans efforts, survenant typiquement en jet à l’occasion des changements de position ; – Constipation : elle n’est pas constante et peut être remplacée par une diarrhée.
Signes généraux
– il s’agit d’un syndrome infectieux franc : fièvre élevée à 40° avec frissons; – un herpès labial ou des arthralgies sont présents inconstamment ; – une splénomégalie. 13
Examen physique
L’examen physique doit être pratiqué chez un enfant complétement dévêtu et permettra de mettre en évidence : – la raideur méningée qui se traduit par : une contracture intense, permanente et douloureuse entrainant une position spontanée du patient en « chien de fusil » avec rejet de la tête en arrière, le rachis cambré et le dos tourné à la lumière du fait de la photophobie. une raideur de la nuque : lorsqu’on tente de fléchir doucement la nuque du patient allongé ou assis, le mouvement est interrompu par une contracture douloureuse. Les mouvements de rotation latérale de la nuque restent possibles. – le signe de Kernig : chez l’enfant en décubitus dorsal une tentative de flexion à angle droit sur le bassin des membres inférieurs tendus entraîne une vive douleur rachidienne et le mouvement ne peut pas être poursuivi sans une flexion invincible des genoux ; – le signe de Tripode peut être rapproché du signe de Kernig : l’enfant ne peut pas s’asseoir dans le lit sans fléchir invinciblement les genoux et prendre appui sur ces mains, placées derrière le dos ; – le signe de Brudzinski est plus évocateur. On peut le mettre en évidence par deux techniques : chez l’enfant en décubitus dorsal, la flexion de la nuque entraîne la flexion des membres inférieurs ; chez un enfant en décubitus dorsal, jambes tendues, en relevant un des membres inférieurs, l’autre membre inférieur effectue alors un mouvement de flexion. – l’hyperesthésie cutanée : caractérisée par une sensation douloureuse au toucher cutané. – des signes végétatifs : tachycardie ou bradycardie, troubles respiratoires, troubles vasomoteurs avec la classique raie méningitique. Certains signes neurologiques sont à rechercher : – des convulsions souvent généralisées n’ayant pas de valeur pronostic défavorable ; – des signes neurologiques focalisés (parésie, paralysie des nerfs crâniens (NC) ou crises convulsives partielles) sont souvent annonciateurs d’une évolution défavorable ; – Réflexe ostéo-tendineux vifs hyperkinétiques ou au contraire diminués – signe de Babinski uni ou bilatéral ; – altération profonde de la conscience faisant parler de méningoencéphalite, de pronostic en général défavorable. Des signes d’orientation méningococcique : certains signes inconstants permettent de suspecter la nature méningococcique de la méningite : – Splénomégalie discrète ; – Arthralgies, parfois véritables arthrites ; – Erythèmes éphémères (rashs) scarlatiniformes ou morbilliformes, qui peuvent être résolutifs ou évoluer vers un purpura ; – Herpès très évocateur, surtout naso-labial ; – Purpura nécrotique de grande valeur, à rechercher avec soin ; – Douleur abdominale qui est un syndrome fréquent lors des méningococcémies. Rechercher des signes de gravité – hémodynamiques (état de choc septique) : tachycardies, extrémités froides, temps de recoloration cutané (TRC) allongé, marbrures, l’absence de diurèse, voire un collapsus constitué ;
INTRODUCTION |