Épidémiologie de l’obésité et de l’obésité abdominale chez l’adulte
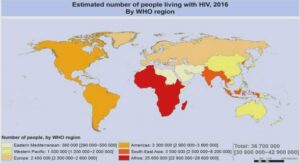
Le Center for Disease Control and Prevention a démontré qu’aux ÉtatsUnis, le taux d’obésité (IMC ≥ 30 kg/m²) chez les adultes était de 39,8 % en 2015-2016, affectant environ 93,3 millions d’habitants [25]. Au Canada, l’Enquête canadienne sur les mesures de santé (ECMS) démontre qu’en 2016-2017, 27 % des adultes étaient atteints d’obésité (IMC ≥ 30 kg/m²) et que 34 % étaient en situation d’embonpoint (IMC ≥ 25 kg/m²) [2]. Cependant, les taux d’obésité sont demeurés relativement stables de 2007 à 2017 au Canada selon l’ECMS [2]. Quant au Québec, l’Institut national de santé publique du Québec (INSPQ) indique que c’est 18,2 % des adultes qui souffraient d’obésité (IMC ≥ 30 kg/m²) en 2013-2014 [26]. De 2003 à 2014, la prévalence de l’obésité est passée de 14 % à 18,2 % au Québec, démontrant ainsi une légère progression [26]. Malgré que la prévalence de l’obésité au Québec se positionne de manière favorable face aux données recueillies partout en Amérique du Nord [27], la proportion de Québécois en situation d’obésité pourrait atteindre de 21 à 26 % en 2030, selon les projections [28]. On estime aussi que d’ici 2050, l’espérance de vie des adultes souffrant d’embonpoint ou d’obésité serait d’approximativement 2,7 années de moins, et ce, tant chez les femmes que chez les hommes à l’échelle mondiale [16]. Concernant les personnes souffrant d’obésité sévère (IMC ≥ 40 kg/m²), une étude rapporte que l’espérance de vie serait réduite d’environ 8,1 à 10,3 années chez les femmes et de 5,6 à 7,6 années chez les hommes .
Bien qu’il soit démontré que l’obésité en soi soit associée à une augmentation du risque de MCV [1], la distribution du tissu adipeux modulerait ce risque à la hausse [5, 6]. En effet, il a été démontré qu’une accumulation préférentielle de tissu adipeux au niveau de l’abdomen est plus étroitement associée au risque de MCV que l’obésité en soi [5, 6]. Une autre étude réalisée par l’ECMS a démontré que de 1986 à 1992, environ 14 % des hommes et 19 % des femmes adultes souffraient d’obésité abdominale au Canada [12]. De 2007 à 2009, on rapporte que sur la base de la CT, 23,6 % des hommes adultes canadiens avaient un risque augmenté de MCV (CT 94,0-101,9 cm) et 31,6 % avaient un risque élevé (CT ≥ 102 cm). Pour les femmes, 20,9 % avaient un risque augmenté (CT 80,0-87,9 cm) et 41,8 % d’entre elles avaient un risque élevé (CT ≥ 88 cm) [13]. De plus, 38 % des adultes présentaient un risque accru de MCV en se basant sur la CT de 2009 à 2013 au Canada [11, 15]. Ceci démontre que le taux d’obésité abdominale et les risques cardiométaboliques associés sont en progression au Canada, et ce, autant chez les hommes que chez les femmes. Au Québec, la prévalence de l’obésité abdominale a pratiquement doublé de 1990 à 2009-2013 [11]. En effet, le pourcentage de femmes adultes en situation d’obésité abdominale est passé de 21 % à 48 % et de 14 % à 32 % chez les hommes adultes, touchant plus de 40 % de la population québécoise en 2009-2013 comparativement à 1990 .
Outils et critères pour déterminer l’embonpoint et l’obésité chez l’adulte
Indice de masse corporelle
Selon l’OMS, l’IMC sert principalement à déterminer et à quantifier le risque de développer une maladie en lien avec l’embonpoint et l’obésité chez les adultes [29]. Plus l’IMC augmente, plus le risque de développer un problème de santé augmente également [29, 30]. L’IMC d’un individu est défini par son poids en kilogrammes (kg) divisé par sa taille en mètre élevée au carré (kg/m²) .
Circonférence de taille
La CT est l’un des marqueurs anthropométriques les plus étroitement corrélé avec l’accumulation de TAV [33]. Selon l’OMS, la mesure de la CT sert principalement à déterminer si un individu présente une obésité de type abdominale [30, 34]. Elle sert également à compléter la mesure de l’IMC qui ne tient pas compte de la distribution du tissu adipeux et, par le fait même, à bien stratifier le risque de MCV .
Importance de considérer l’obésité abdominale dans la stratification du risque de maladies cardiovasculaires
Il est démontré que l’IMC est corrélé positivement avec le risque de développer une ou plusieurs MCV. Ainsi, plus l’IMC augmente, plus le risque de MCV augmente également [35]. Puisque l’IMC ne considère pas la distribution du tissu adipeux dans le corps, le risque cardiovasculaire d’une personne peut être normal si elle est considérée comme étant en situation d’obésité sous la base de l’IMC seulement. [32]. Karelis et al. [6] ont rapporté la notion d’obèses en bonne santé métabolique, soit des individus considérés en situation d’obésité, mais qui présentent un risque de MCV normal [6]. L’étude comprenait 43 femmes physiquement inactives et avec un IMC supérieur à 30 kg/m². Malgré qu’elles étaient toutes classées comme étant en situation d’obésité sous la base de l’IMC, 17 d’entre elles avaient un faible taux de TAV et ne présentaient aucune dyslipidémie ou résistance à l’insuline [6]. Toutefois, les femmes ayant une accumulation plus importante de TAV avaient une altération de leur profil lipidique et étaient résistantes à l’insuline, facteurs qui augmentent le risque de MCV [6]. À l’inverse des individus en bonne santé métabolique, Ruderman et al. [36, 37] ont été les premiers à introduire le concept des personnes ayant un poids normal, mais qui sont métaboliquement en situation d’obésité [36, 37]. Ces individus présentent un taux élevé de TAV et démontrent différentes complications métaboliques malgré un IMC normal (< 25 kg/m²) [36, 37]. L’obésité abdominale, mesurée par la CT, serait alors un facteur indépendant du risque de MCV [31, 38]. En effet, une CT élevée qui est généralement associée à une quantité de TAV élevée, augmenterait le risque de MCV et de DT2 en altérant le profil lipidique et en augmentant la résistance à l’insuline des individus qui en souffrent [5, 6]. Donc, les personnes qui sont considérées comme obèses sous la base de l’IMC seraient davantage à risque de développer une MCV si, en plus, elles présentent une CT élevée [5, 6]. Ceci peut alors expliquer pourquoi certaines personnes en situation d’obésité selon l’IMC ne développent pas de complications de santé généralement liées à l’obésité et vice-versa [39]. Il est donc important de combiner l’IMC et la CT dans la stratification du risque de MCV.
Causes de l’obésité
Il existe une multitude de facteurs qui contribuent à l’obésité. Selon l’OMS, la principale cause est le déséquilibre énergétique entre les calories qu’une personne consomme et dépense [40]. Mondialement, on constate une augmentation de la consommation d’aliments riches en calories, une diminution du niveau d’activité physique et une augmentation des comportements sédentaires, tous des éléments favorables au développement de l’obésité [40]. Les habitudes de vie, quant à elles, sont modulées par différents facteurs environnementaux, sociaux, psychologiques, physiologiques, génétiques et personnels .
Alimentation et obésité
Afin de minimiser les problèmes de santé, le nouveau Guide alimentaire canadien (GAC) suggère plusieurs trucs et astuces pour aider à faire de meilleurs choix alimentaires [41]. Principalement, le GAC s’attarde aux aliments transformés qui sont, généralement, riches en sucres simples et en lipides. Par exemple, le GAC propose de boire de l’eau plutôt que des boissons sucrées, de diminuer la quantité de sucre ajouté au café ou au thé, de consulter la liste d’ingrédients et choisir celui qui contient le moins de sucre, d’utiliser les fruits pour sucrer naturellement d’autres aliments comme le gruau, les yogourts, les produits de boulangerie ou d’aromatiser ces aliments à l’aide d’ingrédients tels que la cannelle, la muscade ou l’extrait de vanille [42]. Concernant les matières grasses, le GAC recommande de limiter l’apport en lipides, spécialement ceux saturés (viandes grasses, beurre, huile de palme, etc.) qui sont nocifs pour la santé. Certains trucs sont émis par le GAC tels que : limiter l’utilisation d’huiles, de beurre et de margarine dans la préparation des aliments, de choisir des coupes de viandes maigres, de remplacer le fromage à la crème par du beurre de noix, le beurre par l’huile d’olive et, finalement, d’éviter le plus possible les aliments transformés .
Les aliments transformés, riches en sucres et en lipides, ont généralement une densité énergétique élevée. Ces aliments, même lorsque consommés en quantité modérée, contiennent un nombre élevé de kilocalories. Bien qu’ils soient attirants pour leur goût ou encore leur rapidité à être préparés et consommés, ces aliments contribuent à diminuer l’état de satiété et à augmenter les risques de MCV [44-47]. Au Canada, l’Enquête sur la santé dans les collectivités canadiennes – Nutrition (ESCC) de 2004 a évalué les habitudes alimentaires de 33 694 Canadiens âgés de 1 an et plus. Il a été rapporté que 48 % des calories totales consommées dans une journée typique provenaient d’aliments transformés à faible teneur en nutriments et à forte concentration calorique [48]. Le sucre, plus spécifiquement le sucre libre, est l’un des principaux additifs qui contribuent à augmenter la densité énergétique des aliments. On entend par sucres libres tous les sucres ajoutés aux aliments et aux boissons soit par le fabricant ou le consommateur. Les sucres présents naturellement dans le miel, les sirops, les jus de fruits et les jus de fruits concentrés sont également considérés comme des sucres libres [49]. Selon Langlois et al. [50], plus de 20 % de l’apport énergétique total quotidien des Canadiens en 2004 provenaient des sucres [50]. En 2015, la nouvelle version de l’ESCC concernant la nutrition révèle une légère augmentation de la consommation de sucre total chez les adultes canadiens comparativement à 2004 [50]. Chez les hommes adultes, 17,5 % de l’apport énergétique total quotidien provenait des sucres en 2004 contre 17,7 % en 2015. Pour les femmes, c’est 18,4 % en 2004 contre 18,8 % en 2015 [50]. Malgré que cette augmentation soit très faible, la portion quotidienne d’énergie apportée par le sucre est toujours trop élevée par rapport aux recommandations de l’OMS [51]. Autant chez l’adulte que chez l’enfant, l’OMS suggère fortement de limiter l’apport en sucre à moins de 10 % de l’apport énergétique total quotidien .
Introduction |