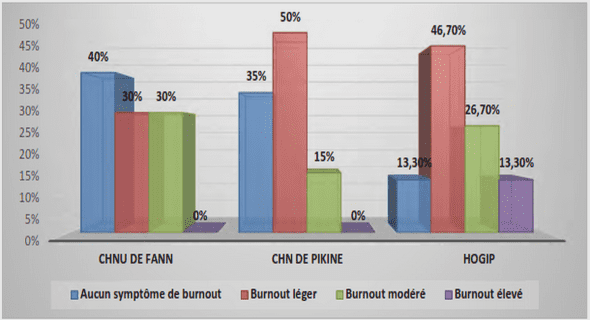
Cholécystectomie par voie laparoscopique
Physiopathologie de la lithiase biliaire en l’absence d’hémoglobinopathie
Composition de la bile normale Schématiquement la bile contient trois composants principaux, en dehors de l’eau et des sels biliaires qui représentent 95% de la bile : – deux sont insolubles : le cholestérol essentiellement, qui est sous forme libre et des phospholipides (principalement de la lécithine) – un est amphipathe: les sels biliaires avec un pôle hydrophile et un pôle hydrophobe. III.2.2. Formation de micelles A partir d’une certaine concentration de sels biliaires dite concentration micellaire critique, les sels biliaires tendent à former des agrégats de molécules appelés micelles. Les molécules de sels biliaires sont agencées en sphères et tournent leur pôle hydrophobe vers l’intérieur de la micelle. Les micelles forment ainsi en leur sein un milieu hydrophobe dans lequel s’incorporent les molécules de cholestérol et des phospholipides. En augmentant la taille des micelles, les phospholipides favorisent la mise en suspension du cholestérol.
Mécanismes non micellaires
Il existe également des mécanismes non micellaires de solubilisation et de transport du cholestérol dans la bile. Des formations vésiculaires ont été mises en évidence dans la bile native. Ces vésicules comportent probablement des acides biliaires, des phospholipides et du cholestérol. Elles sont en équilibre avec les micelles et représentent une forme supplémentaire de transport du cholestérol dans les solutions sursaturées et diluées. Dans les solutions sursaturées et concentrées, ces vésicules peuvent donner naissance à des cristaux liquides. A partir d’une solution (ou d’une bile) sursaturée en cholestérol, celui-ci peut précipiter de deux façons (par nucléation hétérogène ou par nucléation homogène). S’il existe dans le milieu des particules, celles-ci peuvent servir de noyau autour duquel précipitent et s’agglomèrent les cristaux de cholestérol : ce processus est appelé nucléation hétérogène et peut avoir lieu dans des solutions modérément sursaturées (par exemple dans une bile métastable). S’il n’y a pas de particules pouvant servir de noyau, les cristaux de cholestérol peuvent s’agglomérer entre eux : ce processus est appelé nucléation homogène. Il a toujours lieu dans une bile fortement sursaturée en cholestérol [30]. III.2.4. Rôle du cholestérol et des acides gras poly-insaturés [82, 44] (figure 11)
Stade chimique la sursaturation de la bile
Un point très important a été la démonstration que, non seulement la bile vésiculaire mais également la bile hépatique étaient fortement sursaturées en cholestérol chez les patients lithiasiques. Cette observation établissait pour la première fois qu’un trouble essentiel à la formation des calculs était d’origine hépatique et non d’origine vésiculaire. Le mécanisme de ce trouble métabolique est encore incomplètement élucidé. Il est possible que plusieurs facteurs puissent être en cause, d’un malade à l’autre, ou chez le même malade. Les principaux facteurs possibles sont les suivants : – Une diminution de la sécrétion des acides biliaires : une telle diminution a été clairement documentée chez les malades non obèses, chez qui le pool des acides biliaires est diminué. Chez un petit nombre de patients, cette diminution du pool et de la sécrétion des acides biliaires est due à une diminution de l’absorption intestinale des acides biliaires, due par exemple à une maladie ou à une résection chirurgicale de l’iléon terminal. Dans ces situations, une augmentation de la prévalence de la lithiase cholestérolique a été clairement documentée (voir plus loin). Dans une maladie plus rare encore, la xanthomatose cérébro-tendineuse, il existe une diminution de la synthèse et de la sécrétion des acides biliaires et une augmentation de la prévalence de la lithiase cholestérolique. – Une augmentation de la sécrétion du cholestérol : l’exemple le plus clairement documenté de cette anomalie est l’augmentation absolue de la sécrétion biliaire de cholestérol observée chez les personnes obèses, même en l’absence de calculs. Le mécanisme de cette augmentation n’est pas clairement établi. Il a été suggéré qu’une augmentation de la synthèse hépatique du cholestérol pourrait être en cause : cette hypothèse repose principalement sur la constatation d’une augmentation de l’activité de la 3 alpha-hydroxyglutarylcoenzyme A réductase (HMG-CoA réductase), l’enzyme limitante dans la synthèse hépatique du cholestérol. En réalité, la contribution du cholestérol nouvellement synthétisé à la sécrétion biliaire du cholestérol chez les patients lithiasiques n’est pas connue et cette hypothèse n’est pas établie. Une association des deux mécanismes : il est possible dans certains cas que ces deux facteurs (diminution de la sécrétion biliaire des acides biliaires et augmentation de la sécrétion du cholestérol) soient associés. C’est probablement le cas chez les indiens d’Amérique du Nord.
Stade physique : nucléation et cristaux de cholestérol
Il y a au moins deux possibilités pour expliquer la nucléation. La première est la présence, dans la bile des malades lithiasiques, d’un agent facilitant la nucléation. La seconde est l’absence, dans ces mêmes biles, d’un inhibiteur de la nucléation présent dans les biles normales. Plusieurs études ont montré que le temps de nucléation (ou temps d’apparition des cristaux de cholestérol à partir 26 d’une bile sursaturée en cholestérol) était beaucoup plus court (environ 3 jours) pour la bile de sujets lithiasiques que pour la bile de sujets normaux (environ 15 jours). L’addition d’une petite quantité de bile vésiculaire lithiasique à une bile normale accélère beaucoup la nucléation : cela est en faveur d’un promoteur de la nucléation d’origine vésiculaire. De même, le temps de nucléation est plus court dans la bile vésiculaire de sujets lithiasiques que dans leur bile hépatique qui est pourtant plus saturée en cholestérol. La nature du facteur en cause n’est pas connue. Il ne semble pas s’agir du mucus. Des pigments biliaires ont été incriminés, car un centre pigmentaire est assez souvent présent dans les calculs cholestéroliques. Cependant, le temps de nucléation d’une bile normale est beaucoup plus long que celui d’un mélange artificiel in vitro (≪ bile modèle ≫) ayant la même composition lipidique : cela est en faveur d’un inhibiteur de la nucléation (possiblement une protéine) présent dans la bile normale (et non dans la solution témoin). Ces deux possibilités (agent de nucléation dans les biles lithiasiques, inhibiteur de la nucléation dans les biles normales) ne s’excluent pas mutuellement.
Stade de croissance
A partir des cristaux de cholestérol, les calculs semblent pouvoir se former par additions successives de cristaux : la surface d’un calcul cholestérolique, examinée en microscopie électronique à balayage, est faite de multiples cristaux. Une autre possibilité est, comme cela a été suggéré plus haut, que les cristaux s’agglomèrent autour d’un centre non cholestérolique, comme un amas pigmentaire. Il est possible que des sels de calcium, souvent présents au centre des calculs, jouent un rôle dans ce processus. La croissance des calculs semble se faire par périodes suivies par des phases où la taille des calculs est stable.Le rôle de facteurs vésiculaires, comme la motricité de la vésicule, dans la formation et la croissance des calculs ne peut être exclu.
INTRODUCTION |