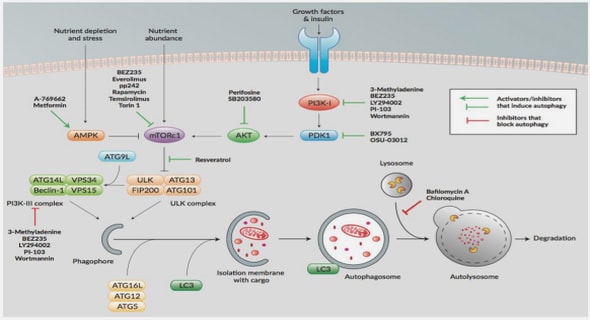
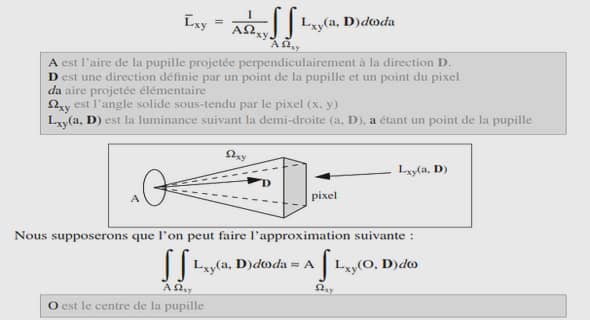
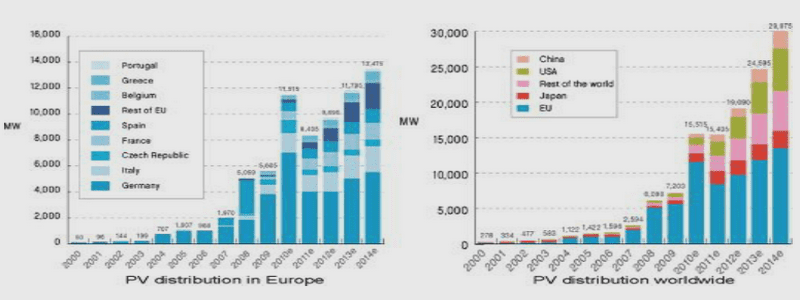
LA PRISE EN CHARGE DES AFFECTIONS DUES A HELICOBACTER PYLORI
Morphologie et caractères phénotypiques
H. pylori est un petit bacille en forme de S ayant de 1 à 3 spires (figure 1). Figure 1: H. pylori en forme de S avec cinq à sept flagelles polaires gainés (Mobley et al., 2001) 7 Il mesure 0,5 à 1 μm de largeur sur 2,5 à 5 μm de longueur avec une touffe de 5 à 7 flagelles, entourés d’une gaine et disposés selon une ciliature polaire. Cette morphologie lui permet de se mouvoir dans le suc gastrique et sa forme hélicoïdale (d’où le nom « Helicobacter ») lui permet de s’ancrer dans la paroi stomacale par des mouvements hydrodynamiques (Goodwin and Armstrong, 1990a). Il est important de souligner que H. pylori est un bacille micro aérophile, cela explique pourquoi cette bactérie à des besoins constant en oxygène mais dans des quantités inférieures à celles retrouvées dans l’atmosphère.
Caractéristiques biochimiques
H. pylori subit un métabolisme respiratoire et présente une oxydation du glucose. La voie de la glycolyse / néoglucogenèse est la principale source d’énergie et est probablement le point de départ de nombreuses voies biosynthétiques de la bactérie comme la voie « Entner Doudorroff », la voie des pentoses phosphates et le cycle de krebs (Korwin, 1996). H. pylori produit de grandes quantités d’enzymes pour ses besoins métaboliques. Ces enzymes lui permettent d’exprimer sa virulence (Nilius and Malfertheiner, 1996). Son activité enzymatique la plus caractéristique est son uréase qui, en hydrolisant l’urée, lui permet de résister à l’acidité gastrique, en créant un environnement alcalin. Cette enzyme présente également des effets néfastes sur l’épithélium gastrique grâce à la génération d’ammoniac en tant que produit de décomposition de l’urée (Harris et al., 1996). La phospholipase et l’alcool déshydrogénase sont deux enzymes toxiques, qui permettent à la bactérie un accès à l’épithélium en modifiant et en affaiblissant la barrière muqueuse, et peuvent causer des dommages directs aux cellules épithéliales (Langton and Cesareo, 1992). De plus, la catalase et le superoxyde dismutase, deux exemples d’enzymes antioxydantes, protègent la bactérie contre les effets néfastes des métabolites toxiques de l’oxygène. Les enzymes métaboliques telles que les phosphatases et les ATPases sont essentiels pour la 8 génération d’énergie, ainsi que la synthèse et le transport des ions et des produits de cellules (Bode et al., 1993).
Caractéristiques culturales
Atmosphère de culture H. pylori est une bactérie relativement fragile, sensible à la dessiccation et exigeante sur le plan métabolique (Medouakh and Bensoltane, 2010). En général, toutes les souches de H. pylori ont moins de tolérance à l’oxygène aux taux de l’air, et requièrent pour vivre une atmosphère appauvrie en oxygène, avec un optimum de croissance situé à 5%. H. pylori est généralement cultivée dans des enceintes closes (jarres) sous atmosphère microaérophile standardisée avec des kits générateurs de CO2 (5 à 10 %) ou de CO2 et de l’hydrogène (0 à 10%) (Auroux et al., 1998). La température optimale pour sa croissance est de 37°C et elle perd sa viabilité à température ambiante et à l’air (Cellini et al., 1999).
Milieux de culture
Bien que son habitat naturel soit l’estomac humain, H. pylori ne survit que brièvement à un pH très acide et sa croissance est possible dans une gamme de pH comprise entre 5,5 et 8 et de façon optimale à pH neutre (Kusters et al., 2006). H. pylori peut se développer sur différents milieux solides contenant du sang ou des produits sanguins, tels que : • Le milieu de Skirrow : un milieu sélectif enrichi à 5% de sang de mouton et contenant un mélange d’antibiotiques (triméthoprime, Amphotéricine B, Polymyxine B, Vancomycine). • Le milieu de Skirrow modifié : il contient 10% de sang de mouton avec deux antibiotiques, la Bacitracine et l’Amphotéricine B. Il est utilisé pour l’isolement de la bactérie à partir de broyat d’estomac. D’autres milieux exempts de sang, pour la culture de H. pylori, ont été décrits, comme l’agar avec la cyclodextrine B (Albertson et al., 1998) et l’agar avec une 9 émulsion de jaune d’œuf (Westblom et al., 1991). Le Bouillon Brucella est un milieu contenant une digestion pancréatique de caséine et supplémenté à 5% de sérum de veau fœtal. Il est utilisé pour la préparation des suspensions bactériennes et la culture en milieu liquide. Habituellement H. pylori se développe lentement dans les milieux liquides, avec la formation d’un nombre élevé de formes coccidées (Westblom et al., 1991). Des microorganismes contaminants (staphylocoques, levures, etc.) se développent habituellement beaucoup plus rapidement que H. pylori ce qui rend les milieux liquides inutiles pour la primoculture de biopsies. En raison du risque de contamination des échantillons, un milieu sélectif est généralement recommandé, en plus du milieu non sélectif pour la culture de routine (Mobley et al., 2001).
Identification
En primo-culture, les colonies apparaissent en 3 à 12 jours sur gélose au sang, alors qu’en subculture, la croissance est plus rapide (2 à 4 jours). Les colonies de H. pylori sont petites (0,5 à 2 mm), transparentes ou grisâtre, luisantes, discrètement bombées, rondes et régulières (figure 2). Figure 2: Aspect des colonies de Helicobacter pylori en milieu de culture (Gregory, 2004) En raison de leur petite taille, les colonies de H. pylori peuvent être difficiles à identifier et à isoler surtout en présence de micro-organismes contaminants qui peuvent se développer sous forme de petites colonies, mais qui diffèrent 10 généralement de H. pylori en couleur. Chez les très jeunes cultures, H. pylori peut apparaître en microscopie sous forme de tiges presque droites. Après 3 à 5 jours d’incubation, les bactéries semblent pléomorphes, et apparaissent sous forme de tiges courbes et irrégulières, plusieurs étant en forme de U. Dans les cultures âgées, des formes coccidées non cultivables apparaissent (Mobley et al., 2001).
Caractères génotypiques
Le génome de H. pylori est séquencé depuis 1997 : il possède 1 667 867 paires de bases codant pour 1590 protéines essentielles. Environ 30% des gènes de Helicobacter pylori sont spécifiques à l’espèce et une grande variabilité génétique peut être retrouvée entre les différentes souches. Cette hétérogénéité se manifeste par des taux de mutation et de recombinaison importants, par l’acquisition d’ADN étranger (endogène ou exogène à l’espèce) et par des différences au niveau de l’organisation des gènes. En effet, H. pylori possède environ 1200 gènes communs à toute l’espèce et 200 à 400 gènes présents de manière variable selon les souches. La majorité des différences génétiques est retrouvée dans la zone de plasticité et dans l’îlot de pathogénicité cag. (Korwin, 2016). H. pylori peut posséder des plasmides qui lui permettent d’augmenter son adaptabilité. Ainsi, les analyses in silico ont permis de montrer que les gènes de ménage ou de virulence peuvent être transférés entre bactéries. Ces gènes peuvent provenir d’autres espèces du genre Helicobacter mais également d’autres genres bactériens (Ferrand, 2009). I.4. Taxonomie Des travaux indiquent que H. pylori était déjà présent dans l’estomac des Homo sapiens il y’a environ 58 000 ans, avant les grandes migrations de l’homme moderne partant de l’Afrique de l’Est vers l’Asie et l’Europe (Linz et al. 2007). L’espèce H. pylori fait partie des bactéries, phylum des Protéobactéries, classe des Epsilonproteobacteria, commande des Campylobacterales, famille des Helicobacteraceae et genre Helicobacter. Cependant, il existe d’autres espèces de la même famille que H. pylori tels que : H. acinonychis ; H. ailurogastricus ; 11 H. anseris ; H. aurati ; H. apri ; H. baculiformis ; H. bilis ; H. bizzozeronii ; H. brantae ; H. canadensis ; H. canicola ; H. canis ; H. cetorum ; H. cholecystus ; H. cinaedi ; H. cynogastricus ; H. equorum ; H. felis ; H. fennelliae ; H. ganmani ; H. heilmannii ; H. hepaticus ; H. himalayensis H. japonicus ; H. mesocricetorum ; H. macacae ; H. marmotae ; H. mastomyrinus ; H. mesocricetorum ; H. muridarum ; H. mustelae ; H. pametensis ; H. pullorum ; H. rappini ; H. rodentiu ;, H. saguini ; H. salomonis ; H. sui ;, H. trogontum ; H. typhlonius ; H. valdiviensis ; H. winghamensi (Goodwin and Armstrong, 1990a).
Réservoirs
Réservoir environnemental (eau)
De nombreuses études épidémiologiques ont identifié l’eau potable comme facteur de risque d’infection à H. pylori (Korwin, 2008). A l’aide de techniques comme le PCR et l’hybridation in situ en fluorescence, l’ADN de H. pylori a été retrouvée dans l’eau ou au sein des biofilms présents au niveau des puits, rivières et des réseaux de distribution (Korwin, 2008). Cependant, la détection d’ADN de H. pylori par PCR ne prouve en rien que ces bactéries sont viables et donc transmissibles. Les essais de culture de H. pylori à partir de l’eau n’ont jamais été couronnés de succès sauf dans quelques rares cas (Lu et al., 2002; Cellini et al., 2008). Des expériences de laboratoire ont montré que des formes coccidées de H. pylori étaient présentes jusqu’à 1 semaine dans de l’eau contaminée artificiellement et conservée à + 4°C. Les opinions divergent concernant ces formes coccidées qui sont incapables de se diviser dans les conditions de cultures usuelles (Sorberg et al., 1996 ; Eaton et al., 1995). D’autres auteurs suggèrent que les formes coccidées sont viables et sont rien d’autres que des formes de résistance quand le milieu de culture est appauvri. De ce fait, elles pourraient représenter une forme de transmission de l’infection mais également une forme de résistance aux traitements antibiotiques (Korwin, 2013). De façon intéressante, il semble que la transformation en forme coccidée est un phénomène actif car survient lors 12 d’une mutation du gène cdrA, gène impliqué dans la division cellulaire (Takeuchi et al., 1998) (Bunn et al., 2002 ; Costa et al., 1999) (figure 3).
INTRODUCTION |