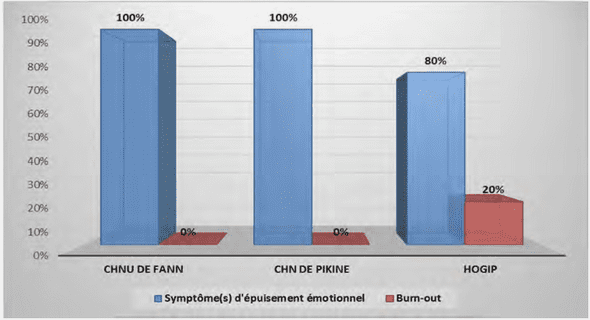
L’Allèle Arginine du codon 72 du gène p53
Epidémiologie analytique
le sexe Le sexe est le principal facteur de risque de cancer du sein puisqu’il concerne 99 % des femmes contre 1 % des hommes (12, 13).
L’âge
L’âge représente un facteur de risque important pour tout type de cancer (14, 15). Le cancer du sein affecte très rarement les femmes de moins de 30 ans, mais le risque augmente avec l’âge (16, 17). En Afrique subsaharienne, les patientes atteintes de cancer du sein sont relativement jeune. Le pronostic des cancers du sein des femmes jeunes est défavorable. Plusieurs études réalisées en Afrique ont montré que plus de 50% des cancers du sein sont « Triple négatifs » (18). Les tumeurs qui n’expriment pas les récepteurs hormonaux ou l’oncoprotéine HER2 (triple négatifs) sont plus agressives donc de mauvais pronostic.
Facteurs hormonaux
Facteurs hormonaux endogènes
Une période de fertilité plus longue (puberté précoce avant 12 ans, ménopause tardive après 55 ans) serait un facteur de risque de cancer du sein. Si la durée de l’exposition aux œstrogènes est souvent évoquée, l’explication biologique est encore sujette à controverses. Mac Mahon (1970) a montré que par rapport à une nullipare le risque relatif (RR) de cancer du sein pour une femme ayant eu sa première grossesse à terme avant 20 ans est de 0,5. Le RR est plus grand chez les femmes ayant eu une première grossesse après 35 ans que chez les nullipares (RR = 1,2)(19). L’étude de Layde et coll (1989) et la méta-analyse d’Ewertz (1990) ont conclu qu’une femme qui avait présenté sa première grossesse après 35 ans avait un RR de 1,5 par rapport à une femme qui l’avait présentée à 20 ans (20, 21). Revue Bibliographique Page 7 Le nombre d’enfants, ce d’autant que la patiente les a eus jeûne, semble également avoir un rôle protecteur. Le RR pour cinq grossesses menées à terme est de 0,5 par rapport à une nulliparité et également par rapport à une ou deux grossesses menées à terme (20,22,23). Rosero-Bixby et al., (1987) rapportaient une diminution du risque de 9 % pour chaque grossesse supplémentaire et ceci en tenant compte de l’âge à la première grossesse (22). Les études concernant les fausses couches spontanées ou provoquées sont contradictoires. Pike et al., (1981) ont retrouvé un RR augmenté en cas de fausse couche pendant le premier trimestre de la grossesse si elle est survenue avant une première grossesse menée à terme (24). Ce résultat n’a pas été confirmé par une large étude suédoise portant sur 49 000 femmes ayant avorté (RR=0,8) (25). L’hypothèse avancée est qu’un avortement qui survient généralement pendant le premier trimestre au moment où les cellules mammaires sont les plus indifférenciées empêche leur différenciation ultérieure, ce qui les rend plus vulnérables à l’action des carcinogènes. Ce rôle « protecteur » de la grossesse est en fait un rôle protecteur pour les cancers survenant après la ménopause. Il est par contre observé avant 40 ans et immédiatement après une grossesse une petite élévation du RR (23,26). Bruzzi et al.(23) ont montré que le RR de cancer du sein est augmenté pendant 10 ans après une grossesse avec un RR compris entre 2 et 3, dans les trois premières années suivant une naissance. Lambe et al. (27) ont également retrouvé cette élévation transitoire du RR avec secondairement un effet protecteur. Adami, H. O. et al.,(28) n’ont pas, en revanche, retrouvé d’élévation du RR immédiatement après une grossesse. Certains (29, 30) ont émis l’hypothèse que l’élévation des taux d’œstradiol et de progestérone associés à la grossesse exercerait un effet délétère immédiat qui ferait place après dix ans à un effet protecteur de la grossesse. Revue Bibliographique Page 8 La grossesse exercerait un effet protecteur à long terme en raison de la différenciation qu’elle entraîne au niveau de la glande mammaire la rendant moins sensible à l’action des carcinogènes. Une longue période d’immaturité (longue période avant une première grossesse) faciliterait donc l’action des carcinogènes (31). L’augmentation de la fréquence des cancers du sein observée juste après une grossesse serait par contre liée à une stimulation hormonale de la croissance de tumeurs déjà existantes (27).
Facteurs hormonaux exogènes
Contraception orale œstro-progestative La contraception orale comme facteur de risque de cancer du sein a fait l’objet de plusieurs études, sans résultat probant. Certaines (24, 32) ont retrouvé une légère élévation du RR pour une durée globale de la prise plus longue et en particulier pour une longue durée avant la première grossesse à terme. La métaanalyse de Romieu, I et al. (33)et la revue de Thomas D. B (34) retrouvent toutes les deux un RR de 1,4 en cas de prise de longue durée chez les femmes jeunes. Traitement hormonal substitutif L’utilisation des hormones après la ménopause augmente le risque de cancer du sein en fonction de la durée de l’exposition selon que l’œstrogène est utilisée seule ou en association avec des progestatifs (35). Inversement, l’administration d’anti-œstrogènes (par exemple, le tamoxifène) réduit le risque de cancer du sein (36). Revue Bibliographique
Facteurs environnementaux
Les variations de l’incidence et de mortalité du cancer du sein d’un pays à l’autre ont montré l’influence de facteurs environnementaux auxquels les populations sont exposées. C’est ainsi que les études de migrants illustrent cette influence avec les femmes d’origine asiatique, nées aux Etats Unis, qui acquièrent au fil des générations les taux observés chez les américaines (37, 38). L’origine géographique influence aussi le risque de cancer du sein. Les femmes nées en Amérique du Nord ou en Europe du Nord présentent quatre fois plus de risques que les femmes nées en Asie ou en Afrique.
Antécédents de cancer
Les maladies histologiques du sein, même bénignes, ainsi que les antécédents de cancer, quels qu’ils soient, peuvent augmenter le risque de cancer du sein (17). Ce sont essentiellement les hyperplasies atypiques qui majorent le risque ultérieur de cancer du sein avec un RR variable. Ce risque est souvent plus important chez les femmes avant la ménopause et pour certains en cas d’antécédent familial de cancer du sein. Ce RR a été estimé à 3,7 par Colditz, G. A. et al., en cas d’hyperplasie atypique, à 5,9 chez les femmes ayant une hyperplasie atypique avant la ménopause et à 7,3 en cas d’hyperplasie atypique et d’antécédent familial de cancer du sein(39).
Facteurs liés au mode de vie
Beaucoup d’autres facteurs liés au mode de vie tels que la consommation régulière d’alcool(40),le tabagisme (41, 42), l’obésité (43, 44), une alimentation riche en graisse(45),pourraient favoriser la survenue de cancer du sein.
Facteurs génétiques
Plusieurs gènes sont connus comme associés à un risque accru de cancer du sein quand ils portent des mutations (46,47). Parmi ces gènes de prédisposition, deux sont de haute pénétrance. Il s’agit des gènes BReast CAncer 1/2 (BRCA1 et BRCA2), localisés respectivement sur les chromosomes 17 et 13 et responsables de la moitié des cancers du sein familiaux. Porter d’une mutation germinale de l’un de ces 2 gènes confère un risque cumulé élevé de développer un cancer du sein, estimé entre 60 et 85 % à 70 ans pour une femme (46,47). D’autres gènes quand ils sont mutés confèrent un risque moindre. Il s’agit de l’ATM (Ataxia telangiectasia mutated), CHEK2 (checkpoint kinase 2 gene), et PALB2 (partner and localizer of BRCA2) (48). Les allèles de faible pénétrance dont l’implication dans l’oncogenèse mammaire est prouvée sont nombreux. Certains sont actifs par amplification de leur région chromosomique, comme CCND1 (11q13) et ERBB2 (17q12).D’autres gènes sont altérés par délétion, mutation ou perte d’expression, comme CDH1 (cadherine E) dans les cancers lobulaires et p53dans les cancers héréditaires .
INTRODUCTION |