L’ARTÉRIOPATHIE OBLITÉRANTE DES MEMBRES INFÉRIEURS CHEZ LES CORONARIENS
Artères de membres inférieurs
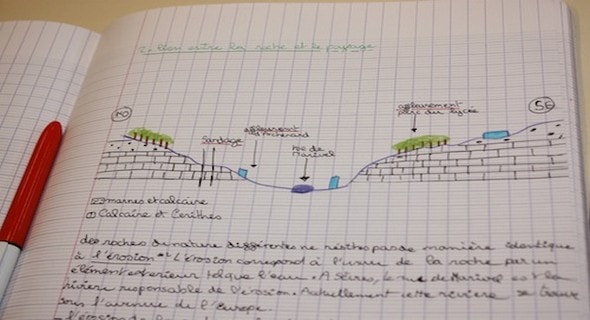
Le ré eau arté iel atteint dans l’AOMI inclut l’aorte abdominale sous-rénale, puis pour chaque membre inférieur les artères suivantes : iliaque primitive, iliaque externe, iliaque interne (ou hypogastrique), fémorales commune, profonde et superficielle, poplitée, tibiale antérieure et tronc tibio-péronier. Le tronc tibiopéronier se divise en tibiale postérieure et péronière, la tibiale antérieure se termine en pédieuse. Les sondes (représentées ci-dessous sur le schéma par des étoiles) correspondent aux diffé ents sites où la sonde Doppler sera appliquée pour recueillir l’onde artérielle dans notre étude (Figure 1). Les bifurcations artérielles iliaques (iliaque primitive, iliaque externe, hypogastrique) et fémorales (fémorale commune, fémorale profonde, fémorale superficielle) jouent un rôle crucial dans le développement de la circulation collaté ale en cas d’obstacle sur les axes de conduction. 10 Figure 1: Réseau artériel des membres inférieurs [32] 11 I.3.1.2. Vascularisation artérielle du cœur La vascularisation artérielle est assurée par deux artères coronaires, premières collatér les de l’aorte, qui forment une couronne autour du cœur (figure 2). Leurs troncs et leurs branches principales cheminent dans les sillons atrio-ventriculaires et interventriculaires [33]. Ces artères sont susceptibles de subir de nombreuses variations anatomiques, tant au niveau de leur origine qu’au niveau de leurs ramifications. Figure 2: Artères coronaires.
Artère coronaire gauche
En général, elle est plus grosse que la droite. Elle naît de la partie initiale de l’aorte, immédiatement au-dessus de la valvule semi-lunaire antérieure gauche, dans une 12 partie dilatée : le sinus antéro-gauche de l’aorte. De là, elle chemine transversalement dans le sillon coronaire, passe en arrière de l’artère pulmonaire et sur le flanc gauche de l’artère pulmonaire, et se divise en deux branches terminales (figure 3): L’artère interventriculaire antérieure (IVA) Elle contourne la pointe du cœur et se termine dans le sillon interventriculaire inférieur. Elle donne au cours de son trajet, des collatérales à destinée ventriculaire: L’artère infundibulaire gauche destinée au ventricule droit, Les artères diagonales destinées au ventricule gauche, Les artères septales (12 à 15) bien visibles à la coronarographie, qui permettent de reconnaître l’IVA. L’artère circonflexe Elle chemine entre l’oreillette et le ventricule gauche pour finir à la face postér – latérale du ventricule gauche. Elle donne au cours de son trajet, 2 sortes de branches collatérales: des branches atriales : antérieure, latérale gauche, et postérieure ; des branches ventriculaires descendantes : elles sont au nombre de 3 à 4 dont la plus grande est l’artère marginale gauche. 13 Figure 3: Artère coronaire gauche
Artère coronaire droite
Elle naît de l’aorte juste au-dessus de la valvule semi-lunaire droite. Son trajet comporte 3 segments à travers les sillons atrio-ventriculaire antérieur et inférieur. Elle se termine juste avant la croix des sillons en se bifurquant en deux branches (figure 4): L’artère interventriculaire postérieure Elle suit le sillon interventriculaire infé ieur et s’é uise avant l’apex après avoir donné 2 types de collatérales ventriculaires: des branches pariétales destinées aux faces inférieures des deux ventricules, des branches septales inférieures (7 à 12) assurant la vascularisation du tiers inférieur du septum interventriculaire. L’artère ré ro-ventriculaire gauche Elle prolonge l’axe de la coronaire droite et donne souvent : une branche ascendante destinée u nœud auriculo-ventriculaire, des branches destinées à la face inférieure du ventricule gauche. Figure 4: Artère coronaire droite
Rappels sur l’athérosclérose
Historique
Depuis 1957, l’athérosclérose est déf nie par l’Organisation mondiale de la santé (OMS) comme « une association variable de remaniements de l’intima des artères, 15 consistant en une accumulation locale de lipides, de complexes glucidiques, de sang, et de produits sanguins, de tissus fibreux et de dépôts calciques, l’ensemble associé à des modifications de la media » [35]. On considère que l’athérosclérose est une réponse inflammatoire à une lésion de la paroi artérielle. D’un point de vue é hymologique, le terme athérosclérose rend compte des deux composants de la plaque : – L’athér me (du grec athéré bouillie) qui est la partie molle, riche en lipides, localisée au centre de la plaque – La sclérose (du grec skléros, dur) qui forme une chape fibreuse entre l’athérome et les cellules endothéliales tenant lieu d’armature stabilisant la plaque. L’artér osclé ose, qui signifie « durcissement des artères » littéralement, est un terme générique pour différentes affections artérielles qui ont en commun un é aississement et une perte de l’é asticité des parois artérielles. Ces affections regroupent l’athé osclé ose, la mé iacalcose de Monckeberg, et l’arté iosclé ose. L’artériosclérose est une altération des petites artères et des artérioles et elle est secondaire au vieillissement. Elle entraine un épaississement de la paroi des vaisseaux avec un rétrécissement de la lumière pouvant être la cause de lésions isché iques par hypodébit. Elle est fréquemment associée à l’hypertension artérielle et au diabète. La médiacalcose de Monckeberg est caractérisée par des dépôts calcaires dans les artères de taille moyenne des sujets âgés de plus de 50 ans, au niveau de la média. Ces lésions ne font pas saillies dans la lumière vasculaire, mais les artères peuvent tout de même présenter de l’athérosclé ose. L’athérosclérose se caractérise par des lésions de l’intima, appelées plaques athér mateuses et des stries lipidiques, résultant d’un é aississement de l’intima et l’accumulation des lipides, qui font saillie dans la lumière, fragilisant la média sous-jacente et pouvant être source de complications. Elle touche surtout les artères élastiques (l’aorte, les carotides et les artères iliaques) et les grosses et moyennes artères musculaires (les coronaires et les artères poplitées). Les lésions 16 athér mateuses sont tout d’abord dispersé s de façon focale et assez rares, pour devenir plus nombreuses, pouvant recouvrir la totalité de la circonférence des artères atteintes. Ainsi, dans des artères de petit calibre, l’athérome peut être oblitérant, diminuant le flux sanguin vers les organes distaux et entraînant des lésions ischémiques. Par ailleurs, la physiopathologie de l’athérosclérose a fait l’objet de plusieurs hypothèses. Au XIXème siècle, la thé rie de l’incrustation de l’Autrichien Von Ritokonsky s’opposait à celle de l’Allemand Virchow qui considéra t la réa tion inflammatoire comme primordiale et initiée par la couche cellulaire endothéliale [36]. Au début du XXème siècle, Anitschkov et Chatalov ont démontré la responsabilité du cholesté ol dans le processus d’athé osclér se et ont établi un modèle expé imental d’athérome [37]. Par la suite, Steinberg puis Fogelman ont mis en avant le rôle des LDL dans ce processus [38]. Ross et Glomset introduisent en 1976 l’hypothèse de la ré onse à une agression, « l’athé osclé ose é ant une réa tion de réparation développée ar un tissu vivant en réponse à une agression » [39]. A l’heure actuelle, il est é abli que l’inflammation joue un rôle clé ans le processus de l’athé osclérose .
INTRODUCTION |