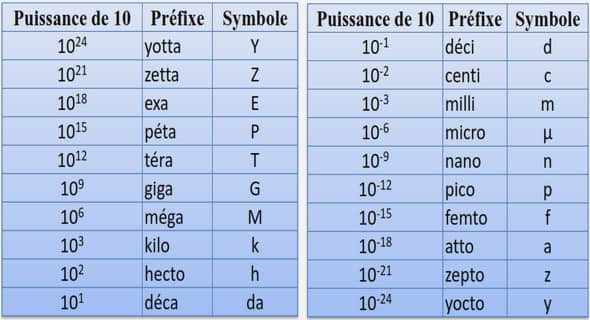
L’allaitement maternel
Anatomie, physiologie et biologie de la lactation
La fonction de la glande mammaire est la production de lait. La lactogénèse est le processus de développement de la capacité à sécréter du lait. Elle se déroule en 2 étapes : l’initiation de la sécrétion (lactogénèse de phase I qui a lieu pendant la seconde moitié de la grossesse) et l’activation de la sécrétion (lactogénèse de phase II qui débute après l’accouchement). Structure de la glande mammaire fonctionnelle : La glande mammaire est composée surtout de cellules épithéliales en monocouche organisées en alvéoles qui constituent l’unité fonctionnelle fondamentale. Ces alvéoles sont situées à l’extrémité d’un réseau de canaux dont la fonction est de véhiculer le lait des alvéoles vers le mamelon. Des groupes de dix à cent alvéoles forment des lobules eux-mêmes regroupés en lobes aboutissant à des formations lobulo-acineuses. Les cellules épithéliales appelées lactocytes sont de grande taille, cuboïdales, polarisées avec leur noyau projeté du côté basal au voisinage de la circulation sanguine. Elles captent les éléments précurseurs et les transforment en lait. Cet épithélium mammaire n’est pas complètement étanche pendant la gestation et une partie des protéines maternelles sanguines (notamment les immunoglobulines) le traverse. Au moment de la parturition, des jonctions serrées s’établissent sous contrôle hormonal le rendant étanche. Ces cellules sont ceinturées par des cellules myoépithéliales qui se contractent sous l’influence de l’ocytocine post hypophysaire secrétée à chaque stimulation du mamelon par la succion de l’enfant. (40),(41) 27 Ces deux types de cellules (épithéliales et myoépithéliales) constituent le parenchyme mammaire. En périphérie des alvéoles se trouve le mésenchyme composé d’adipocytes et de fibroblastes. Entre le mésenchyme et le parenchyme se trouve la matrice extracellulaire (Fig 1a et 1b). Figure 1a et 1b : « Unité mammaire fondamentale lors de la lactation, disposition des alvéoles sécrétoires, des cellules myoépithéliales et de la vascularisation » Illustrations d’après Powers NG, Slusser W Breastfeeding update 2 : Clinical Lactation Management Pediatrics in Review Vol. 18 No. 5 May 1997 (42)et d’après Houdebine L-M Biologie de la lactation EMC Gynécologie obstétrique 2007 »
Physiologie de la lactation
Le sein est un organe encore immature à la fin de la puberté. Il est constitué d’un réseau de canaux galactophores drainant des bourgeons épithéliaux non fonctionnels. Au cours de la grossesse, le sein va terminer son développement par deux processus, la mammogenèse et la lactogénèse comme l’illustre la figure 2. (40) Au cours d’une grossesse, le sein subit un important remodelage en rapport avec un bouleversement hormonal appelé mammogenèse correspondant au développement du parenchyme glandulaire associant la multiplication cellulaire et la mise en place de l’organisation lobulo-acineuse. Les cellules épithéliales acquièrent toutes les caractéristiques d’une cellule sécrétoire ainsi la glande mammaire synthétise de petites quantités de lait avant la parturition. Tous les éléments nécessaires à la production de lait se mettent en place mais la lactation est infraclinique. Canaux lactifères Sinus lactifères Téton Aréole Tissus de soutien et graisse Cellule myoépithéliale Cellule épithéliale Alvéole Alvéole magnifiée 28 Figure 2 : Principales étapes du développement de la glande mammaire d’après Houdebine L-M Biologie de la lactation EMC Gynécologie obstétrique, 2007 Pendant la grossesse, la sécrétion de lait est freinée par le double rôle inhibiteur de la progestérone et de l’œstrogène placentaire. Au niveau hypophysaire, la progestérone freine la sécrétion de la prolactine et au niveau mammaire, elle empêche l’action de la prolactine sur la production de certaines protéines. Elle agit également sur la perméabilité des jonctions cellulaires. La lactogénèse de phase I également appelée phase colostrale débute vers le milieu de la grossesse, sous l’influence de plusieurs hormones (prolactine, œstradiol, progestérone, cortisol, insuline, hormone lactogène placentaire, hormone de croissance placentaire) et se termine 2 ou 3 jours après la naissance. C’est le moment où les jonctions cellulaires sont ouvertes et où le colostrum fabriqué est réabsorbé dans la circulation maternelle. Dans les premiers jours qui suivent la naissance, l’activité sécrétoire de la glande mammaire augmente et donne le colostrum riche en protéines, en eau, sodium, chlorure, pauvre en lipides et en lactose. La lactogénèse de stade I se termine avec la fermeture de ces jonctions serrées. La véritable sécrétion lactée est induite à la parturition. La lactogénèse de phase II est également appelée phase lactée. Il se produit un brusque changement des taux hormonaux : la chute de la progestérone plasmatique qui avait jusqu’alors un effet inhibiteur sur la production lactée par freination de la sécrétion de prolactine. Débute alors la lactation, avec l’augmentation du volume de lait (au 2ème jour environ 30 à 50 ml/j, au troisième jour environ 100 à 150 ml/j pour atteindre 400 à 900 ml/j), la modification de l’épithélium mammaire et le changement de la composition du lait passant du colostrum (J1 à J3) au lait de transition (J3 à J21) puis au lait définitif plus riche en matières grasses. 29 Il s’ensuit la galactopoïèse, étape correspondant au maintien de la sécrétion lactée. Le lait est synthétisé en permanence par les lactocytes puis stocké dans la lumière alvéolaire dans l’attente de son éjection. La production et l’éjection du lait maternel sont sous un contrôle endocrine et autocrine. La prolactine et l’ocytocine sont les deux hormones hypothalamo-hypophysaires à l’origine du contrôle endocrine. Leur sécrétion est induite par la stimulation lors de la tétée du complexe aréolomammaire. Sous l’effet de la prolactine, les lactocytes assurent la synthèse et le stockage du lait. Sous l’effet de l’ocytocine, les cellules myoépithéliales se contractent et provoquent l’éjection du lait et la vidange du sein. Le contrôle endocrine n’explique pas complètement la régulation du volume de lait produit. Il existe un mécanisme de régulation local, le contrôle autocrine. (43), (25) Le contrôle autocrine s’effectue selon deux aspects : l’aspect quantitatif et qualitatif du lait maternel. La nature du contrôle de la synthèse du lait est complexe et multifactorielle. (44) Un rétrocontrôle négatif inhibe la synthèse lactée tant qu’il reste un important volume de lait résiduel dans les seins. La composition du lait évolue également selon les besoins caloriques de l’enfant traduit par la qualité de la tétée. Une glycoprotéine : la Feed back inhibitor lactation (FIL) freine la synthèse du lait au fur et à mesure que les alvéoles se remplissent et s’évacue avec le lait au cours de la vidange alvéolaire. (45) Des preuves suggèrent que le stockage extracellulaire du lait permet aux substances biologiquement actives d’influencer la fonction mammaire. Cette protéine du lactosérum FIL régule le taux de sécrétion du lait en fonction de la fréquence ou de l’exhaustivité de l’extraction du lait dans chaque glande mammaire. Par conséquent, la production de lait ralentit lorsque le lait s’accumule dans le sein (avec l’accumulation de la FIL) et accélère lorsque le sein se vide (et que la FIL est moins présente).(46) Certains auteurs évoquent également le fait que la teneur en matières grasses du lait maternel est déterminée par le degré de vacuité du sein (plus le sein est vidé régulièrement plus le lait sera gras) plutôt que par le moment de la journée ou de la période de la tétée.(47) Il existe également des variations diurnes de la teneur en lait, qui reflètent le régime alimentaire de la mère et les fluctuations hormonales quotidiennes. La capacité de stockage d’un sein est un concept fonctionnel et se définit comme la quantité maximale de lait qui peut être stockée dans le sein entre les tétées. Elle peut varier considérablement d’une mère à l’autre, mais aussi d’un sein à l’autre pour la même mère. La capacité de stockage n’est pas nécessairement déterminée par l’apparence, car elle dépend du 30 rapport entre le tissu glandulaire et le tissu adipeux dans les seins. Les mères ayant une grande ou une petite capacité de stockage peuvent produire suffisamment de lait pour nourrir leur bébé. Une mère avec une grande capacité de stockage peut être en mesure de prolonger l’intervalle entre les tétées sans que cela ait un impact sur la production de lait ou la croissance du bébé. Une mère dont la capacité de stockage est plus faible, l’enfant devra s’alimenter plus fréquemment pour maintenir la production de lait, car son sein se remplit plus rapidement. Comme la production de lait reflète directement l’appétit du nourrisson, toutes les mères sont fortement encouragées à nourrir leur bébé à la demande comme illustré dans la figure 3
Composition du lait maternel et ses propriétés
La composition du lait maternel évolue au fil du temps (colostrum, lait de transition et lait mature), au cours de la journée et également au cours de la tétée comme l’illustre la figure 4a. Figure 4.a « Les variations de la composition de lait maternel » (48) Sein Aréole et tissu mammaire avec canaux lactifères sous-jacents Lèvre inférieure Palais Gorge Gencive Mamelon Langue 31 Sa fonction est double, il est une nourriture en soi et il contrôle le passage d’eau dans le lait par son fort pouvoir osmotique en attirant l’eau du plasma sanguin à travers les cellules épithéliales mammaires du fait de la teneur en lactose qui est particulièrement élevée. Le lactose est synthétisé dans l’appareil de Golgi à partir de l’uridine diphospho-galactose et du glucose par une enzyme, le lactose synthétase. Cette enzyme est une galactosyltransférase dont la fonction est d’ajouter du galactose aux protéines néo synthétisées mais en présence d’alpha lactalbumine, cette enzyme préfère le glucose comme substrat et elle synthétise alors du lactose. Cette modification de la fonction du galactosyltransférase ne peut avoir lieu que dans la cellule épithéliale mammaire qui est la seule à synthétiser de l’alpha lactalbumine. Le lactose est véhiculé dans des vésicules qui transportent aussi les protéines du lait. Les graisses sont les constituants les plus variables du lait humain, on ne rencontre pas moins de cinquante acides gras qui diffèrent par leur longueur, la position et le nombre de leur double liaison. La concentration en lipides varie au cours de la tétée et au cours du nycthémère. Le lait définitif contient entre 2,1 et 3, 3 % de graisses en moyenne. Le régime de la mère influence la qualité des lipides mais non la quantité totale. Les lipides constituent un apport énergétique important, mais non exclusif, au nouveau-né. La présence d’acides gras essentiels tels que l’acide linoléique et linolénique a une grande importance pour la synthèse de la myéline et le développement cérébral de l’enfant. Les protéines rencontrées dans le lait sont surtout la caséine, le sérum albumine, l’alpha lactalbumine et des bêta lactoglobulines, des immunoglobulines et des glycoprotéines. La lactoferrine est une protéine qui se lie au fer et a comme propriété de protéger l’enfant allaité contre certaines infections gastro-intestinales. Le lait contient des acides aminés (dont la glutamine, taurine et carnitine), des oligoéléments (le calcium, chlore, cuivre, fer, iode, magnésium, manganèse, phosphore, potassium, sélénium, sodium, soufre et zinc) et des vitamines hydrosolubles et liposolubles (les vitamines A, B1, B2, PP, B5, B6, B8, B9, B12, C, D, E, K.) Le lait a des effets à court terme, il apporte : des éléments nutritifs, des enzymes de digestion qui pallient le fonctionnement incomplet du pancréas et des molécules qui compensent l’immaturité des systèmes de protection intestinaux et immunitaires (comme les anticorps, molécules bactériostatiques tels que le lysozyme et lactoferrine et des cellules du système immunitaires : macrophages, polynucléaires, lymphocytes T et B)
I. Introduction |