Amyotrophie Spinale Proximale
SMA type 0
Il s’agit de la forme d’amyotrophie spinale proximale infantile la plus sévère. Elle débute avant la naissance (prénatal). On peut sur le plan génétique, prédire la sévérité clinique de ce type est liée à l’unique copie du gène SMN2 (en effet la sévérité est inversement proportionnelle aux nombres de copies du gène SMN2). La fréquence de ce type est de seulement 3,5% tous types confondus. (81) Même avec une prise en charge les patients atteints de la SMA type 0 ont une espérance de vie inférieure à 6 mois. (3,83) 43 Sur le plan clinique, on notera une absence de mouvements (notamment in utero) sur les membres (supérieur et inférieur), les muscles de la face et du tronc. On retrouvera une aréflexie ostéotendineuse (abolition totale des réflexes ostéotendineux), hypotonie profonde et généralisée, une diplégie faciale (paralysie bilatérale de la face), une raideur articulaire plus ou moins diffuse ou encore des malformations cardiaques congénitales présentes (dans 75% des cas). (11) Dans la majorité des cas, le patient va présenter une fasciculation linguale. (83) Il est également possible que le patient présente une scoliose liée notamment à une mauvaise position au niveau intra-utérin. Dans de rare cas, on peut retrouver une nécrose distale et digitale (elle peut s’étendre sur l’ensemble des membres) localisée sur le tissu cutané du patient causé par des troubles vasomoteurs entraînant une mauvaise irrigation du tissu et donc sa mort. (84,85) La figure suivante (figure 21) présente une nécrose digitale localisée sur le pied gauche d’un nourrisson atteint de SMA de type 0. Cette nécrose (sur la figure 21) va se caractériser par une décoloration bleuâtre de l’hallux (gros orteil), une onychodystrophie nécrotique (nécrose entraînant une déformation pathologique de l’ongle) et une macule nécrotique sur la face supérieure du pied. Figure 21 : Pied gauche d’un patient atteint de SMA (type inconnu) qui exprime une nécrose digitale localisée au pied gauche selon Weissman et al, 2021 Toutefois, il faut noter qu’il semble qu’il n’y ai aucunes manifestations spécifiques et clinique à la SMA de type 0 au niveau prénatal.(83)
SMA type I (Ia, Ib, Ic)
L’amyotrophie spinale de type I ou Maladie de Werdnig-Hoffmann est le plus représenté parmi l’ensemble des phénotypes. Le type I représente environ 58% et est le second type le plus sévère après le type 0 (avec 2-3 copies du gène SMN2). La 44 pathologie survient dans les 6 premiers mois de vie du patient. Plus précisément dans les 2 premières semaines pour un patient du sous type Ia, dans les 3 premiers mois pour un patient atteint de SMA type Ib et dans les 6 premiers mois pour un patient du sous-types Ic (aussi appelé I bis). Selon une étude américaine (86), l’âge moyen de l’apparition des premiers symptômes pour les patients type I est de 2,5 mois. Selon la littérature, nous savons que sans prise en charge médicale, paramédicale et thérapeutique, l’espérance de vie des patients est de 2 ans ou moins. Tous sous types confondus (sous types Ia, Ib et Ic), on peut retrouver une hypotonie sévère avec une faiblesse des membres supérieurs et inférieurs plus marquée sur les portions proximales. Une aréflexie (pour les patients les plus atteints) ou une hyporéfléxie ostéotendineuse (abolition partielle des réflexes ostéotendineux). Les patients sont dans l’incapacité de s’asseoir sans support (ce qui représente un critère important pour la classification) et non qu’un très faible contrôle des muscles de la tête. On peut également retrouver d’autres signes évocateurs comme : l’atrophie musculaire des muscles intercostaux (muscles inspiratoires), des muscles abdominaux (muscles expiratoires) et une conservation de la fonction diaphragmatique entraînant une forme très particulière du la cage thoracique appelée « thorax en cloche » (voir figure 22), ainsi cette déformation thoracique doublée d’une fatigabilité musculaire entraînera une respiration dite abdominale ou respiration paradoxale (mouvement respiratoire inverse à la normal (87)) évoluant vers divers troubles respiratoire comme : une toux chronique, des difficultés à l’élimination des sécrétions pulmonaires (la clairance des voies aériennes supérieurs et inférieurs est diminué par la fatigabilité musculaire), des infections broncho-pulmonaires à répétition pouvant entraîner une atélectasie pulmonaire (effondrement partiel ou total du poumon se vidant d’air), une hypoventilation nocturne ou diurne pouvant mener à une insuffisance respiratoire chronique (qui peut être obstructive). (88) La figure ci-dessous (figure 22) présente différentes images de patients atteints de SMA présentant un thorax en cloche, ou de radiographie anormal et normal. En effet l’image A (67) représente un enfant de 8 mois atteint d’une amyotrophie spinale proximale infantile sévère avec un thorax en cloche très marqué. L’image B (67) , représente une radiographie d’un autre enfant avec un thorax en cloche et une scoliose (déviation latérale permanente de la colonne vertébrale de plus de 10 degré par 45 rapport à son axe normal (89)). L’image C (90) (présente à titre de comparaison) est une radiographie normale d’un enfant. Figure 22 : Comparaison de photographie et de radiographie thoracique de patients atteints de SMA (photographie A et radiographie B) avec une radiographie thoracique normale d’un enfant non-atteint (radiographie C) inspiré de Sumner, 2017 et de Bickle, 2016. D’autres signes cliniques ont été décrits avec des fréquences respectives variables comme une fasciculation linguale, une scoliose évolutive et une atteinte du tronc cérébral se traduisant par un syndrome pseudo-bulbaire caractérisé par des troubles de la motricité bucco-pharyngée comme des troubles de la déglutition (aussi appelée dysphagie induisant un risque important de fausse route), de la mastication de la parole (dysarthrie), de la digestion comme un reflux gastro-œsophagien, des troubles du développement morphologique de la face comme une microrétrognathie ou un palais ogival. Les patients peuvent également développer des troubles métaboliques (notamment des troubles du métabolisme glucidique et lipidique) et des troubles cardiovasculaires comme une bradycardie sévère, variations de la tension artérielle et dans de plus rare cas une nécrose distale à cause des troubles vasomoteurs de la partie distale des membres. (3,6,11,88,91–93)
SMA type II
Le type II aussi appelé maladie de Dubowitz (94) est représenté à environ 30% (tous types confondus) et a une sévérité variable mais admise comme intermédiaire avec un nombre de copies du gène SMN2. L’âge de survenue sera entre 6 et 18 mois après la naissance avec un âge moyen de survenue des premiers symptômes de 8,3 mois. (86) 46 La capacité motrice maximale que les patients puissent acquérir est la station assise mais seront dans l’incapacité d’acquérir la marche de façon autonome. De plus, certaines fonctions motrices peuvent être perdues au fur et à mesure de l’avancement de la pathologie. Avec une prise en charge adaptée, les patients peuvent espérer avoir une espérance de vie normale, notamment en contrôlant les troubles respiratoires. Sinon, l’espérance de vie est supérieure à deux ans. Ces patients souffrent de faiblesse musculaire proximale, plus marquée au niveau des membres inférieurs. Ils sont également atteints d’une hypotonie modérée, d’une hyporéflexie ostéotendineuse, des troubles de la fonction respiratoire comme une insuffisance respiratoire (sensiblement identique aux patients « SMA type I » mais de façon plus modérée), des troubles métaboliques (glucidique et lipidique), des troubles de la déglutition, des troubles de la parole, une raideur articulaire modérée, une scoliose évolutive, (1–3,11,91,93,95) une hyperkinésie traduit par des tremblements des mains ou des doigts (aussi appelée polyminimyoclinie). (67,96) La figure suivante (figure 23) présente un jeune garçon atteint d’amyotrophie spinale antérieure de type II, ce patient présente une capacité de s’asseoir sans support, la fonction de la marche n’a pas pu être acquise et il doit donc se déplacer en fauteuil roulant électrique. De plus il présente des contractures aux articulations qui entraîne une gêne partielle (ou totale) du mouvement de l’articulation (ankylose) par une perte de l’amplitude de mouvement.
SMA type III
Le type III aussi appelé Maladie de Kugelberg – Welander – Wohlfart, ou amyotrophie spinale juvénile ou encore amyotrophie spinale modérée ne représente qu’approximativement 10% de toutes les SMA. Le nombre de copies du gène SMN2 varie de 3 à 4 et est représentatif d’une sévérité modérée. Les patients peuvent acquérir la marche autonome. La SMA de type III va se subdiviser l’âge d’apparition en trois sous-types. Le sous-types IIIa survient entre 18 mois et 36 mois (ces patients ne peuvent pas courir mais peuvent marcher), le sous-types IIIb apparaît entre 3 ans et 12 ans (leur développement moteur va leur permettre de marcher et courir). Et le dernier sous-types IIIc va survenir après 12 ans (développement des fonctions motrices similaire au type IIIb). L’âge médian d’apparition des premiers signes cliniques (tous sous-types III confondus) serait de 18,20 mois. (86) Les patients atteints du type III ont une espérance de vie parfaitement normale. Sur le plan clinique, la pathologie s’exprime de la façon suivante : une hypotonie légère, une scoliose légère et progressive, des infections respiratoires fréquentes, des difficultés à la marche voire une perte de cette fonction (dans le cas le plus grave) avec fréquemment une fatigabilité musculaire plus ou moins sévère. Ils peuvent également développer une polyminimyoclonie légère mais tardive avec une hyporéflexie légère et également tardive (perte du réflexe patellaire). (3,5,11,93,97–100) La figure ci-dessous (figure 24) présente 2 images (l’une de face et l’autre prise de dos afin de pouvoir observer la déformation vertébrale) d’une jeune fille atteinte de SMA de type III. Elle est atteinte de scoliose, faiblesse musculaire et atrophie musculaire intermédiaire.
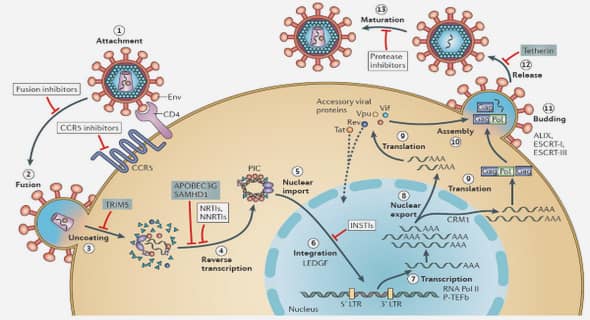
1) Introduction |